- Вкусное лекарство в грушовом отваре
- Польза
- Лечим мочеполовую систему
- Состав
- Приготовление
- Состав
- Приготовление
- Лечим кожу
- Состав
- Приготовление
- Состав
- Приготовление
- Груша – мужской фрукт
- Состав
- Приготовление
- Состав
- Приготовление
- Забудьте о кашле
- Состав
- Приготовление
- Состав
- Приготовление
- Отвар против поноса
- Состав
- Приготовление
- Состав
- Приготовление
- Диета при панкреатите: особенности, что можно есть и что нельзя
- Особенности диеты при панкреатите поджелудочной железы
- Что можно кушать при панкреатите
- Что нельзя есть при панкреатите
- Диета при остром панкреатите поджелудочной железы
- Режим питания при хронической форме панкреатита
- Диета при панкреатите
- Что такое панкреатит
- Как алкоголь влияет на работу поджелудочной железы
- Виды панкреатита
- Острый панкреатит
- Хронический панкреатит
- Важность ферментов при пищеварении
- Что принять во время еды при дефиците панкреатических ферментов
- Для чего нужна диета при панкреатите
- Правила диеты № 5: что можно и что нельзя есть при панкреатите
- Частично ограниченные продукты
- Примерное меню при панкреатите на неделю
- Какие травы можно пить
- Елань
- Петрушка
- Травяной сбор № 213
- Диета для детей
- Диета для беременных
- Заключение
Вкусное лекарство в грушовом отваре
Груша давно уже не является редкостью ни на прилавках магазинов, ни в наших садах. Часто хозяйки готовят отвар из груш или варенье из этого фрукта. Полакомиться вкусным фруктом любят как дети, так и взрослые
Польза

Кроме приятного вкуса, груша обладает ещё одним очень важным качеством: она имеет в своём составе множество полезных веществ:
- витамины A, B, C, PP, E, H, K;
- минералы (магний, кальций, железо, фосфор, хлор, натрий, сера, селен, фтор и т.д.);
- органические кислоты:
- пищевые волокна;
- азотистые и дубильные компоненты;
- каротин;
- антоцианы;
- катехины;
- флавоноиды;
В народной медицине используютлистья, цветки и плоды, из которых готовят настои, кисели, соки, отвары. Отвар груш, например, будет полезен при:
- воспалении мочевыводящих путей;
- заболеваниях ЖКТ;
- грибковых заболеваниях;
- дерматите;
- диабете;
- высокой утомляемости;
- нарушении сердечного ритма;
- кашле;
- поносе;
- простатите.
Лечим мочеполовую систему
Отвар листьев груши рекомендуется пить мужчинам и женщинам при заболеваниях мочеполовой системы. Готовить лечебный напиток не сложно.
Состав
Приготовление
- Свежие или сухие листьяположить в кастрюлю с водой.
- Вскипятить.
- Огонь уменьшить.
- Выдержать 10 минут.
- Плиту выключить.
- Отвар охладить.
Пить грушевый отвар рекомендуется 3 раза в день. Разовая порция 150-200 мл.
В процессе приготовление отвара листья груши можно сочетать с некоторыми лекарственными травами. Например, напиток, приготовленный из спорыша, тысячелистника и грушевых листьев, применяют при уретрите.
Состав
- листья груши – 2 ст. л.;
- тысячелистник – 1 ст. л.;
- спорыш – 1 ст. л.;
- вода – 600 мл.
Приготовление
- Листья груши и лекарственные травы перемешать, поместить в эмалированную посуду.
- В ёмкость с сырьём налить воды.
- Кипятить 8-12 минут на небольшом огне.
- Снять с плиты.
- Через 2 -2,5 часа отвар готов у употреблению.
Способ приёма таков: по стакану (200 мл) 3 раза в день.
Грушевый отвар – отличное мочегонное средство. К тому же систематическое употребление отвара поможет вывести шлаки из организма.
Лечим кожу

Грушевый напиток – отличный антисептик и антибиотик. Его успешно применяют при дерматитах и поражениях кожи грибком. Готовят отвар для этой цели из молодых грушевых листьев (свежих или сухих).
Состав
- листья груши – 1 стакан;
- вода – 0, 5 л.
Приготовление
- Воду вскипятить.
- Листья груши залить кипятком.
- Варить на маленьком огне 3-4 минуты.
- Оставить до полного остывания.
В остывшем отваре необходимо смачивать ткань и прикладывать к больным местам.
Для примочек отвар можно делать из шкурки груши.
Состав
Приготовление
- Фруктовые шкурки залить водой.
- Варить на среднем огне 15 минут.
- Остудить.
Этим отваром промывают гноящиеся язвы и раны. Также его можно использовать при интенсивной головной боли. Для этого в отваре смачивают марлю, отжимают и прикладывают ко лбу.
Груша – мужской фрукт

Отвар из листьев груши рекомендуют для лечения мужских заболеваний, но гораздо больше пользы в этом случае принесёт напиток, приготовленный из сушёных груш. При аденоме предстательной железы следует употреблять отвар, приготовленный по следующему рецепту.
Состав
- груши сушёные – 100 г;
- вода – 1 л.
Приготовление
- Сушёные груши залить водой (лучше тёплой).
- Вскипятить.
- Варить 6-8 минут на медленном огне.
- Содержимое кастрюли перелить в термос на10-12 часов.
Принимать отвар 4-5 раз в день по 150-200 мл.
Особенно полезен отвар, приготовленный из дикой груши. Пить грушевый напиток можно не только для лечения, но и для профилактики.
Для лечения простатита также лучше готовить отвар сушёных груш.
Состав
- сушёные груши – 2 стакан;
- вода – 1 л.
Приготовление
- Груши измельчить.
- Положить в эмалированную кастрюлю.
- Налить воды.
- Поставить на огонь.
- Варить до размягчения фруктов.
- Огонь выключить.
- Кастрюлю закутать, оставить на 4-5 часов.
Пить отвар 3-4 раза в сутки по 100 мл. Длительное употребление грушевого напитка поможет полностью избавиться от болезни.
Забудьте о кашле

Груша – замечательное средство для лечения кашля. При разумном употреблении отвар может справиться и с бронхитом. Противокашлевый напиток готовят из свежих и сушёных груш.
Состав
- груша свежая – 50 г;
- вода – 1 стакан.
Приготовление
- Грушу порезать на кусочки.
- Залить кипящей водой.
- В течение 15 минут варить на медленном огне.
- Снять с плиты.
- Остудить.
Пить четыре раза в день по 50 г за полчаса до приёма пищи.
Нужно помнить, что правильные пропорции при приготовлении лечебного грушевого напитка – это залог скорейшего выздоровления. На 50 г свежей груши всегда необходимо брать 1 стакан воды. Предлагаем следующий рецепт:
Состав
- груши сушёные –50 г;
- вода – 2 стакана.
Приготовление
- Груши положить в подходящую ёмкость, налить воды.
- Вскипятить.
- Варить на среднем огне полчаса или чуть больше.
Способ приёма такой же, как в предыдущем рецепте.
Отвар можно сделать впрок, но не больше, чем на три дня. Хранить напиток необходимо в холодильнике.
Отвар против поноса

И от поноса тоже может избавить груша, отвар из неё для этого готовить очень просто.
Состав
- груша сушёная – 100 г;
- вода – 1 л.
Приготовление
- В эмалированную кастрюлю налить воды, добавить туда фрукты.
- Кипятить на среднем огне полчаса.
- По истечении времени огонь выключить.
- Через 2 часа отвар можно пить.
Способ употребления: по 0,5 стакана 3 раза в день.
От поноса можно готовить отвар и по другому рецепту, в который кроме груш входит овсяная крупа, известная всем своими полезными свойствами.
Состав
- груша (сушёная) – 100 г;
- овсяная крупа – 70 г;
- вода – 0,5 л.
Приготовление
- Фрукты смешать с овсяной крупой.
- Залить смесь водой.
- Варить 30 минут.
- 1-1,5 ч дать настояться.
- Процедить.
Пить отвар 4 раза в день по полстакана, точно также грушевый отвар нужно употреблять при простуде, гастрите, колите, туберкулёзе.
Отвар груш – доступное и эффективное лекарство, способное помочь при различных заболеваниях. Но посоветоваться с врачом перед приёмом грушевого отвара при серьёзных заболеваниях нужно обязательно. Именно врач может определить степень заболевания и методы его лечения.
Источник
Диета при панкреатите: особенности, что можно есть и что нельзя
Панкреатит — это тяжелое воспалительное поражение поджелудочной железы при котором происходит нарушение процесса пищеварения. Причины заболевания могут быть любые, и сама патология протекает в нескольких формах. Чтобы предупредить опасные последствия и купировать симптомы болезни, необходимо начать своевременную терапию, среди которой немаловажное место занимает лечебная диета.
Особенности диеты при панкреатите поджелудочной железы
Поджелудочная железа является главным помощником правильного пищеварения. Без нее невозможен процесс усвоения еды и полезных веществ. Орган вырабатывает особые ферменты, благодаря которым происходит расщепление продуктов на более простые вещества и их успешное всасывание. С такой задачей справляется только здоровая железа. При воспалительных поражениях прием жирной, острой и тяжелой пищи значительно увеличивает нагрузку на орган и переваривание пищи нарушается.
При возникновении панкреатита различной клинической формы важно не только есть разрешенные продукты, а также придерживаться определенных рекомендаций в диете:
Питаться следует маленькими порциями и часто до 5-6 раз. За один прием желательно съедать не более 300 г.
В процессе варки продуктов, их стоит подвергать химическому щажению. Поэтому из рациона больного полностью убирают все, что может вызвать раздражение органа. Пищу рекомендуется варить, выпекать или готовить на пару.
Важно соблюдать механическое щажение желудочно-кишечного тракта. С этой целью всю еду употребляют исключительно в измельченном виде или протирают через терку.
Необходимо контролировать потребление жиров. Их максимально разрешенное количество 50 г. Данный объем равномерно распределяется на все приемы пищи в течение дня. Различные жиры допустимы только в процессе варки, в чистом виде жирные продукты противопоказаны.
Суточная норма белка животного происхождения не выше 60% или приблизительно 200 г в день.
Важно убрать из рациона пищу, которая провоцирует развитие метеоризма.
Диета предполагает ограничение соли и соленых блюд. В сутки допустимо не более 3 г.
Не стоит налегать на сладости и сахар в чистом виде. Его количество в день не должно превышать 40 г. Общее количество углеводистой еды в рационе 350 г. Можно использовать сахарозаменители.
Что можно кушать при панкреатите
Согласно диете, при воспалительном поражении поджелудочной железы можно есть:
Каши, приготовленные исключительно на воде — гречневая, рисовая, манная и с овсяными хлопьями.
Супы — жидкие овощные и суп-пюре.
Обезжиренные молочные продукты — кефир, творог, сыр.
Диетическая рыба и мясо, сваренные на пару или запеченные.
Овощи — картофель, тыква, морковь, помидоры, огурцы, кабачки, капуста.
Фрукты предпочтительны не кислые и не сильно сладкие — яблоки, груши, сливы, банан.
Сладости — мед, галеты, пастила.
Растительное масло в процессе приготовления пищи.
Яйца, сваренные на пару без желтка.
Несвежий хлебобулочные изделия.
Домашние соки из овощей, минеральная вода, чай листовой слабой заварки.
Что нельзя есть при панкреатите
Запрещается при любой форме панкреатита употреблять:
Крупы — бобовые, кукуруза, ячка, являются тяжелыми для переваривания.
Наваристые жирные супы, с добавлением гороха, фасоли и мяса.
Овощи — перец, лук, баклажаны.
Острые и кислые соусы, майонез, кетчуп, хрен и горчица.
Жирные виды мяса и рыбы, копчения, колбаса.
Сладости — дрожжевые изделия, свежий хлеб, крем, шоколад.
Питье — кислые и сладкие соки, любой кофе, черный чай, алкогольные напитки.
Диета при остром панкреатите поджелудочной железы
При остром панкреатите, особенно в стадии обострения важно обеспечить больному полный покой. В этот период рекомендуют голод, чтобы снизить нагрузку с поджелудочной железы. Поэтому в первые 1-3 дня назначают внутривенные вливания для поддержания жизнедеятельности организма. Если отсутствует тошнота и рвота, дают воду Ессентуки, Боржоми или слабый теплый чай, отвар до 1-1,5 л в сутки. В зависимости от состояния, на 2-3 день пациенту разрешают привычно питаться, но небольшими порциями.
Диета при остром воспалении органа предполагает употребление овощных супов, постного мяса и рыбы, пюре из полусладких, некислых фруктов и овощей. Из напитков разрешаются кисели, компоты, отвар из ягод шиповника, чай слабой заварки. Следует исключить жиры и соль при приготовлении блюд.
Режим питания при хронической форме панкреатита
Диета при хронической форме воспаления железы должна соответствовать главным требованиям лечебного питания. Но в данном случае еду вовсе не обязательно измельчать или перетирать.
При таком состоянии важно придерживаться полноценного питания, которое позволит снизить воспаление и улучшит работу органа.
Пациенту запрещается употреблять жирное, острое, продукты, провоцирующие процесс брожения и раздражение железы. Также исключают эфирные масла, специи и приправы с яркими вкусами и экстракты.
Больным назначают диету 1 и 5. Разрешается употреблять здоровую пищу с низким содержанием жиров. Блюда следует готовить на пару, варить или запекать. Есть можно диетические сорта мяса, рыбы, яйца без желтка, некислые овощи — огурцы, помидоры, кабачки, картофель, свекла, свежий зеленый горошек.
Из ягод разрешается рябина, смородина, малина в виде напитков. Фрукты едят обязательно, это главный источник витаминов и микроэлементов. При хронической форме допустимо есть бананы, дыню, сливы, запеченные груши и яблоки без сахара.
Основная пища при воспалении поджелудочной железы — это каши. Их рекомендуется варить на воде, добавляя немного растительного масла и соли. Употреблять можно манную, рисовую, гречневую и овсяную крупу.
Супы должны быть овощными. Хлеб больным дают несвежий. В качестве питья станут полезными отвар шиповника, компот, кисель, минеральная вода.
Следует ограничить сладости, из молочных продуктов предпочтительны обезжиренный творог, сметана, кефир и йогурт без добавок.
Источник
Диета при панкреатите
При панкреатите страдает важная часть ЖКТ — поджелудочная железа, которая вырабатывает инсулин и множество ферментов, занятых в пищеварении. Не удивительно, что большое значение в лечении и профилактике этой болезни играет соблюдение диеты. При панкреатите рацион не должен содержать алкоголь, большое количество жира и клетчатки.
Что такое панкреатит
Панкреатит — это острое или хроническое воспаление одного из главных органов эндокринной системы нашего организма — поджелудочной железы. От нормального функционирования этого органа зависит работа всего желудочно-кишечного тракта и процесс переваривания пищи.
Поджелудочная железа располагается в непосредственной близости к печени прямо за желудком.Она выполняет множество функций, главная из которых — синтез гормонов, в частности, инсулина. Также в ней вырабатываются пищеварительные ферменты, обеспечивающие процессы расщепления и усвоения жиров, белков и углеводов. Переваривание пищи происходит под действием панкреатического сока, поступающего непосредственно в двенадцатиперстную кишку.
Ферменты и панкреатический сок начинают вырабатываться сразу после поступления любой пищи или напитков в желудок. Ферменты выполняют разные задачи:
- липаза — расщепляет жиры;
- лактаза, амилаза, мальтаза и инвертаза превращают углеводы в моносахара — глюкозу, галактозу и фруктозу;
- трипсин — обеспечивает усвоение организмом белков.
По сути, панкреатит — это самоотравление тканей поджелудочной железы продуцируемыми ею ферментами. Воспаление начинается при избыточной выработке некоторых ферментов в сочетании с повышенным давлением в протоках железы. Лишние ферменты попадают в общий кровоток, негативно влияя на работу мозга, почек и других внутренних органов.
Причины воспаления поджелудочной железы:
- Злоупотребление алкоголем. Более половины наблюдений (с.36-47) панкреатита связано с регулярным потреблением больших доз спиртного.
- Панкреатит часто развивается при желчнокаменной болезни, травмах живота, образовании кист в желчных протоках, злокачественных образованиях в железе.
- Заболевание может быть побочным эффектом приема некоторых лекарственных препаратов, например, диуретиков.
В группу риска входят диабетики, люди с другими эндокринными патологиями и гепатитом В или С. Иногда панкреатит развивается на фоне беременности или после пересадки почки.
Как алкоголь влияет на работу поджелудочной железы
Алкоголь в организме распадается с образованием ацетальдегидов, которые токсичны для человека. Клетки поджелудочной железы особенно восприимчивы к их губительному воздействию. Кроме того, употребление спиртных напитков может вызывать спазмы и сужение протоков поджелудочной, что приводит к скоплению в ней панкреатического сока. В результате пищеварительные ферменты начинают перерабатывать саму железу, вызывая воспаление. Со временем, если болезнь не лечить, клетки железы погибают (панкреонекроз) и заменяются рубцовой тканью, орган теряет способность функционировать, как раньше.
Важно понимать, что вид напитка и его качество в данном случае не имеют значения. Если напиток содержит алкоголь, он вреден. Особенно негативно на работе поджелудочной железы может сказываться употребление спиртного совместно с жирной пищей или пищей с высоким гликемическим индексом, так как эти продукты создают дополнительную нагрузку на орган.
Виды панкреатита
Самая общая классификация панкреатита опирается на характер течения заболевания: острый приступ или длительный хронический панкреатит с периодическими рецидивами. Эти две формы различаются по степени выраженности симптомов и требуют разных подходов к лечению.
Острый панкреатит
Воспалительный процесс при остром панкреатите развивается очень быстро и всегда сопровождается сильной болью. В большинстве случаев заболевание возникает на фоне злоупотребления спиртными напитками или после приема большого количества жирной пищи. Иногда обострению предшествует приступ острой печеночной колики.
Симптомы острого панкреатита:
- Сильная боль в левом подреберье, отдающая в другие органы. Болевой приступ длится примерно полчаса-час. Особенно сильно боль чувствуется в положении лежа на спине. Приступ усиливается после приема пищи, особенно жареной и острой, и любых спиртных напитков.
- Рвота, часто неукротимая с примесью желчи и горьким привкусом. Постоянная тошнота, не проходящая после рвоты.
- Субфебрильная или высокая температура.
- Иногда из-за нарушения оттока желчи наблюдается пожелтение глазных белков, очень редко — желтый оттенок кожи.
- В некоторых случаях болевой синдром сопровождается изжогой и вздутием живота.
При приступе острого панкреатита требуется незамедлительная медицинская помощь. Обезболивающие препараты приносят лишь временное облегчение, но не воздействуют на причину воспаления. При отсутствии квалифицированной помощи быстро увеличивается риск тяжелых осложнений: попадания инфекции на воспаленные ткани, некроза и абсцессов.
Острый панкреатит в тяжелой стадии может привести к шоку и полиорганной недостаточности.
Хронический панкреатит
Если после приступа острого панкреатита человек не соблюдает рекомендации врачей и продолжает употреблять спиртные напитки и неправильно питаться, болезнь с высокой долей вероятности переходит в хроническую стадию. Хронический панкреатит развивается при значительном характере повреждений поджелудочной железы во время первого эпизода болезни.
Заболевание характеризуется постепенными патологическими изменениями структуры клеток поджелудочной железы. Со временем она начинает терять свою основную функцию — выработку ферментов, необходимых для переваривания пищи. Внешнесекреторная недостаточность проявляется:
- диареей,
- вздутием живота,
- изменением характера каловых масс — они приобретают липкую консистенцию из-за большого количества жира в них и плохо смываются со стенок унитаза.
Хронический панкреатит может долгое время протекать бессимптомно: острая боль появляется, когда в поджелудочной железе уже произошли значительные патологические изменения. Во время приступа хронический панкреатит проявляется теми же симптомами, что и острый:
- сильная опоясывающая боль,
- тошнота,
- рвота,
- нарушения в работе кишечника.
Диагноз ставится на основании ультразвукового исследования, компьютерной или магнитно-резонансной томографии. В ходе исследования обычно обнаруживаются суженные протоки поджелудочной железы из-за образования в них камней — кальцинатов. Аппаратные методики позволяют также обнаружить кисты на месте атрофированной ткани. Лабораторные анализы крови при хроническом панкреатите мало информативны.
Недостаточность функции поджелудочной железы определяют по анализу каловых масс. При наличии в них специфического фермента — панкреатической эластазы — ставится диагноз «хронический панкреатит».
Важность ферментов при пищеварении
Функционирование человеческого организма обеспечивается сложной системой взаимосвязанных и взаимозависимых биохимических реакций. Благодаря особым белковым соединениям — ферментам или энзимам — все эти реакции ускоряются, обеспечивая быстрый обмен веществ. Действие ферментов очень избирательно: каждый из них способен инициировать, ускорять или замедлять только одну реакцию.
В основе процесса пищеварения лежит работа пищеварительных ферментов. Их главная задача — сделать процесс усвоения энергии быстрым и эффективным. Ферменты расщепляют компоненты пищи (белки, жиры и углеводы) на пригодные к всасыванию вещества. При этом количество вырабатываемых ферментов зависит от количества и качества съеденного.
Переваривание пищи начинается уже в ротовой полости. Измельченная зубами на мелкие кусочки пища смешивается со слюной, в которой содержится фермент альфа-амилаза. Чем лучше мы пережевываем пищу, тем проще ферменту слюнных желез превратить молекулы крахмала в растворимые сахара и облегчить процесс дальнейшей переработки.
После первичной обработки еда по пищеводу поступает в желудок, где начинают работу желудочный фермент пепсин и соляная кислота. Эти вещества создают желудочный сок, который:
- обеспечивает антибактериальную защиту организма;
- стимулирует выработку гормонов поджелудочной железы;
- регулирует моторику желудка;
- расщепляет жиры и выполняет ряд других функций.
Кроме пепсина, отвечающего за расщепление больших белковых молекул, в желудке производятся и другие ферменты, например:
- желатиназа — растворитель коллагена, желатина и других белков соединительной ткани;
- липаза — фермент, расщепляющий некоторые молекулы жира до жирных кислот и моноглицеридов;
- химозин — запускает процесс переваривания белка молока.
Значимую роль в процессе пищеварения играет желчь. В ее состав входят желчные кислоты, стимулирующие выработку панкреатического секрета.
Из желудка пищевой комок эвакуируется в двенадцатиперстную кишку, где и происходит основной процесс переваривания пищи. Его обеспечивают более 20 ферментов поджелудочной железы. Ферменты содержатся в панкреатическом соке, который продуцируется железой в объеме около двух литров в сутки.
Функции энзимов поджелудочной железы:
- протеазы — расщепление белков до аминокислот;
- нуклеазы — воздействуют на нуклеиновые кислоты ДНК;
- амилаза — расщепляет крахмал на простые сахара;
- липазы — разлагают жиры на высшие жирные кислоты и глицерин.
Завершается процесс пищеварения под действием ферментов тонкой кишки и полезных бактерий, обитающих в кишечнике. В кишечнике происходит всасывание переработанной пищи в организм (рис. 1).
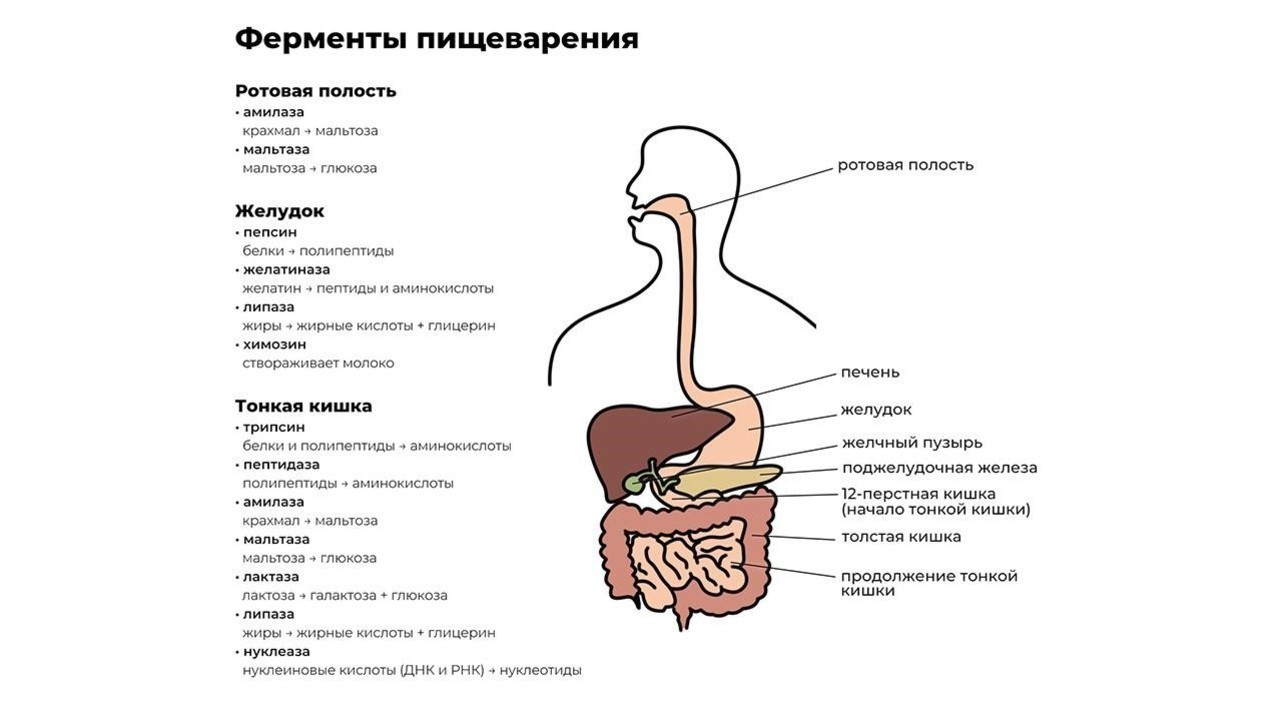
При нарушении функции выработки ферментов органами системы пищеварения, особенно поджелудочной железой, происходит расбалансировка всего организма. Подобный дисбаланс влечет за собой тошноту, диарею, метеоризм с последующей анемией и истощением.
Что принять во время еды при дефиците панкреатических ферментов
При панкреатите процесс выработки поджелудочной железой пищеварительных ферментов нарушается, вследствие чего человек страдает от дискомфорта и болей в желудке. В этом случае после полного обследования может быть назначена заместительная терапия.
Задача лечения ферментными препаратами — восполнить их недостаток в организме, снизив при этом нагрузку на поврежденный орган. В некоторых случаях такая терапия назначается пожизненно.
Важно! Действие всех ферментных препаратов начинается через 20-30 минут после приема пищи, поэтому пить их нужно строго перед едой в назначенной лечащим врачом дозировке!
Современная фармакология предлагает большое количество различных ферментных препаратов животного и растительного происхождения. Некоторые из них направлены только на восполнение недостатка какого-то одного энзима, например, расщепляющего лактозу или жиры. Есть и средства комплексного воздействия, назначаемые при дефиците нескольких ферментов в различных органах пищеварительной системы.
Ферменты поджелудочной железы получают из органов коров или свиней. В состав лекарственных средств входят основные панкреатические энзимы — амилаза, липаза и трипсин.Полиферментные препараты помимо чистого панкреатина могут включать желчные кислоты, адсорбенты или другие ферменты.Все препараты подбираются строго индивидуально с учетом характера течения заболевания и выраженности симптомов.
Для чего нужна диета при панкреатите
В процессе лечения панкреатита питание играет ничуть не меньшую роль, чем лекарственные препараты. Основная цель назначаемой диеты — восстановление функций поджелудочной железы и нормализация процесса выработки пищеварительных ферментов.
Тяжелые для переработки продукты увеличивают нагрузку на воспаленный орган. После обильного застолья с жирными жареными блюдами поджелудочная железа начинает усиленно вырабатывать ферменты для ее перевариваривания. Если протоки железы сужены, вырабатываемый в экстремальном режиме панкреатический сок скапливается в железе, усугубляя развитие болезни — пораженная поджелудочная железа начинает переваривать саму себя.
Сигналы о том, что железа работает в усиленном режиме, включают:
- тяжесть в животе после приема пищи,
- изжогу,
- отрыжку,
- приступы боли в области желудка.
Конечно, постоянно придерживаться строгой диеты не просто, особенно в домашних условиях. Люди со строгими ограничениями в питании вынуждены готовить себе отдельно и удерживаться от соблазнов съесть что-нибудь жареное или острое.
Важно понимать, что одно нарушение диеты может вызвать острый приступ панкреатита со всеми вытекающими последствиями: сильной болью, тошнотой, рвотой и диареей. Единственный срыв может свести на нет все усилия по поддержанию длительной ремиссии.
Правила диеты № 5: что можно и что нельзя есть при панкреатите
Диета при панкреатите имеет много ограничений и по разрешенным продуктам, и по способу их приготовления. Специально для людей, испытывающих проблемы с поджелудочной железой, одним из основоположников отечественной диетологии и гастроэнтерологии профессором И.И. Певзнером был разработан диетический стол № 5.
Но, прежде чем знакомиться с конкретными положениями этой диеты, необходимо принять во внимание общие принципы питания при панкреатите:
- питаться нужно 5 раз в день небольшими порциями;
- исключить жареные и маринованные продукты;
- при острой стадии заболевания пищу нужно измельчать или протирать;
- в рационе должен преобладать животный белок;
- количество жиров в день не должно превышать 50 г;
- сахар также попадает под строгое ограничение — не больше 30 г в день;
- под запретом продукты, повышающие метеоризм, — сладкие газированные напитки, любые бобовые, сладкие яблоки и виноград, сладкая сдоба и некоторые другие;
- потребление соли сводится к минимуму — не больше трех-пяти граммов.
Важно! При панкреатите можно есть медленные углеводы, при этому нужно следить за соотношением нутриентов в блюдах. Не стоит себя обманывать тем, что сахар можно заменить медом, его потребление также следует контролировать. В первое время обязательно понадобится калькулятор. Необходимо сразу рассчитать норму калорий в сутки и баланс белков, жиров и углеводов исходя из индекса массы тела. Эту информацию легко найти в интернете на сайтах, посвященных правильному питанию и здоровому образу жизни. Для подсчета калорий и количества нутриентов существуют различные мобильные приложения.
Все перечисленные принципы учтены в диете № 5, которая существует в базовом и расширенном вариантах.
Базовый вариант показан при рецидивах хронического панкреатита и при остром характере заболевания. В острой фазе диета более строгая со множеством ограничений. Она направлена на разгрузку поджелудочной железы и снятие симптомов острого воспаления. В первые 3 дня острой стадии пациенту рекомендуется голодание для отдыха поджелудочной железы. Далее в течение 3-7 дней разрешено питание углеводными продуктами маленькими порциями с небольшими интервалами. Калорийность рациона в эти дни должна быть пониженной, а пища употребляется только в протертом или полужидком виде.
Важно! Распространено мнение, что при любых проблемах с пищеварением хорошо помогает наваристый бульон, особенно куриный. При панкреатите, заболеваниях желчного пузыря и других патологиях ЖКТ жирные наваристые бульоны категорически противопоказаны! Излишнее количество животного жира значительно увеличивает нагрузку на поджелудочную железу и препятствует нормализации состояния.
В рацион включаются каши на воде и овощные супы с различными крупами, кроме пшенной и кукурузной, вареные или приготовленные на пару протертые овощи. Из напитков разрешены некрепкий чай, кисель, компот из сухофруктов. Хлеб разрешен только белый и слегка подсохший, можно есть сухарики и печенье типа галет.
На третий день углеводной диеты постепенно вводят белковые продукты:
- суп из постного мяса, желательно варить бульон из телятины, индейки или куриной грудки, мясо из бульона следует пропустить через мясорубку или измельчить в блендере;
- омлет, приготовленный на пару или яйца всмятку;
- паровые котлеты из постного мяса или нежирной рыбы;
- творожные запеканки и суфле из творога с минимальной жирностью.
Диета № 5 признана максимально щадить поджелудочную железу, которой в стадии обострения нужен полный покой. Разрешенные и запрещенные продукты для базовой диеты приведены в таблице 1.
Важно! Преобладание белковой пищи в рационе может привести к запорам. В этом случае нужно добавлять больше сырых овощей и фруктов из разрешенного списка. При подагре предпочтение отдается белкам растительного происхождения или морской рыбе.
| Категория | Можно | Нельзя |
|---|---|---|
| Напитки | ||
| Макаронные изделия | Любые из твердых сортов пшеницы | Паста с мясными добавками и острыми соусами, например, паста Карбонара |
| Мясо и рыба | ||
| Овощи (лучше употреблять сезонные) |


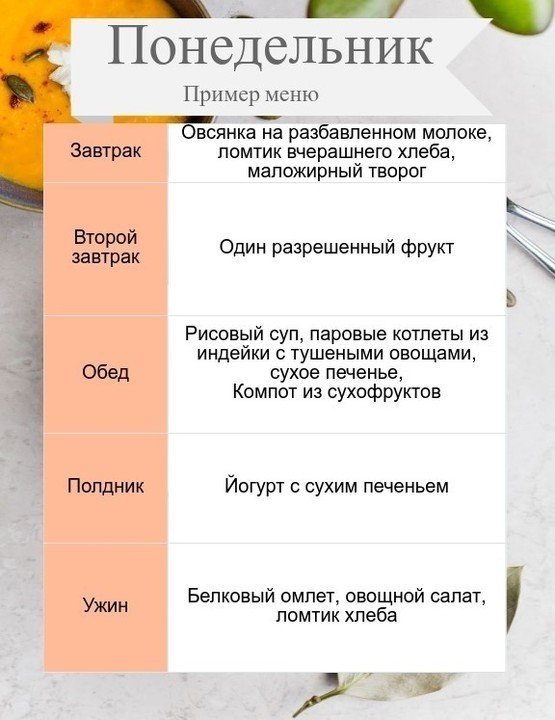






 Рисунок 3. Дневное меню для пациентов с острым и хроническим панкреатитом.
Рисунок 3. Дневное меню для пациентов с острым и хроническим панкреатитом.


