Ингаляция небулайзером в лечении заболеваний дыхательных путей
Ингаляцию сегодня называют самым эффективным способом лечения заболеваний дыхательных путей. В сравнении с пилюлями и сиропами, этот метод имеет очевидное превосходство. Во-первых, распыленное лекарство соприкасается почти со всей поверхностью слизистой, быстрее всасывается в кровь и, как следствие, дает лучший результат и скорейшее выздоровление. Во-вторых, воздействие лекарственных веществ идет прямо на дыхательные пути, минуя долгий путь приема препарата через желудок. В-третьих, с помощью ингаляции из дыхательной системы быстрее выводятся микробы, что облегчает удаление слизи и мокроты.
Небулайзеры
.jpg)
Пациенты всех возрастов могут применять ингаляцию для профилактики приступов бронхиальной астмы, для облегчения дыхания и улучшения скорости вдоха, для ускорения отхождения мокроты во время острых респираторных заболеваний.
Наряду с другими видами ингаляций именно небулайзерная является наиболее безопасной, комфортной и современной.

Прибор обеспечивает непрерывную подачу лекарства, в связи с чем отсутствует необходимость выполнения глубоких вдохов-выдохов. Еще одно из наиболее важных преимуществ небулайзеров – это то, что в них не используются пропелленты – вещества, с помощью которых создается давление, обеспечивающее распыление.
Содержание:
В лечении каких болезней эффективно применение небулайзера?
Ингаляции используются не только как средство борьбы и устранения болезни, но и в качестве профилактических мероприятий для поддержания иммунитета, для лечения грибковых поражений слизистой. Спектр болезней, которые поддаются лечению с помощью метода ингаляции, достаточно широк, его можно разделить на несколько групп.
- К первой группе относятся заболевания, проявляющиеся приступами и требующие безотлагательного вмешательства. При обострении аллергической и астматической болезни ингаляция считается основным методом введения медицинского препарата. Препарат для ингаляции назначает аллерголог .
- Во второй группе – хронические воспалительные патологии дыхательных путей: хронический бронхит, хронический ринит и другие. Особенно актуально наличие небулайзера в семьях, где есть маленькие дети, подверженные частым простудным заболеваниям. Проводить ингаляцию ребенку для лечения кашля – значит ускорить процесс выздоровления. Поскольку ингаляция является местной терапией, воздействие лекарства идет прямо на очаги болезни.
- К третьей группе относятся острые респираторные заболевания: ларингит, фарингит, ринит.
- Четвертая группа – болезни, связанные с профессиональной деятельностью. К таким опасным профессиям относятся актеры, шахтеры, химики и др.
- Пятая группа – заболевания нервной, эндокринной, сердечно-сосудистой и других систем.
При каком кашле рекомендуется делать ингаляцию?

Ингаляционному лечению прекрасно поддается и влажный кашель. При лечении влажного кашля необходимо добиться разжижения трудноотделяемой мокроты и скорейшего выведения ее из бронхов. При сухом и влажном кашле врачи часто назначают ингаляции с амброгексалом. Препарат относится к группе муколитиков и мукорегуляторов и способствует образованию слизи. Ингаляцию с флуимуцилом применяют только при вязкой мокроте для улучшения отхаркивания. Амбробене также используется для ингаляций при острых и хронических заболеваниях дыхательных путей с выделением вязкой мокроты. Для профилактики и симптоматического лечения бронхиальной астмы, а также для устранения приступов удушья подходят ингаляции на основе вентолина. Дезинфицирующими свойствами широкого спектра действия обладает диоксидин. Обычно ингаляции с диоксидином назначают при длительном течении болезни после неэффективности других препаратов.
Схему лечения и состав раствора определяет только врач.
Как правильно пользоваться небулайзером?
Перед проведением ингаляции необходимо первым делом тщательно вымыть руки с мылом, чтобы избежать попадания микробов. Затем нужно соединить все части прибора, внимательно изучив прилагаемую инструкцию. После этого в стаканчик небулайзера вливается необходимое количество лекарственного вещества (не менее 5 мл). Первоначально вливается физиологический раствор, затем необходимая доза лекарства. Для заправки следует использовать только стерильные иглы и шприцы. Когда для проведения процедуры все готово, надевается маска, и терапию ингаляцией можно начинать. Важно быть уверенным в пригодности препарата, поэтому каждый раз нужно проверять срок годности. 
1 раз в неделю прибор требуется стерилизовать: делать это нужно либо в специально предназначенном термодезинфекторе, либо методом кипячения не менее 10 минут (если такой метод разрешен в инструкции к вашему небулайзеру), либо используя дезинфицирующие средства из линейки «Дезавид». Вымытый и высушенный небулайзер хранится в чистом сухом полотенце или салфетке.
Правила проведения ингаляции небулайзером
Ингаляции дадут должный эффект уже через несколько процедур. Однако не все знают, как все-таки правильно делать ингаляцию с помощью небулайзера. Существует ряд правил, пренебрегать которыми нельзя:
- начинать ингаляцию нужно спустя 1–1,5 часа после приема пищи и проведения серьезных физических нагрузок;
- во время процедуры нельзя отвлекаться на чтение и разговоры;
- одежда не должна стеснять область шеи, чтобы не затруднять дыхание;
- во время ингаляционной терапии не рекомендуется курение;
- при заболеваниях носоглотки, носа или околоносовых пазух рекомендуется проводить назальную ингаляцию (вдыхать аэрозоль лучше всего через нос), используя маску или специальные насадки;
- при заболеваниях глотки, гортани, трахеи, бронхов и легких вдыхать аэрозоль следует через рот, при этом дышать нужно ровно. Глубоко вдохнув, нужно постараться задержать дыхание на 2 секунды и спокойно выдохнуть через нос;
- перед ингаляцией не нужно принимать препараты, улучшающие отхождение мокроты, а также полоскать рот антисептическими средствами;
- после процедуры следует прополоскать рот охлажденной до комнатной температуры кипяченой водой. Если для ингаляции использовалась маска, также необходимо промыть лицо и глаза;
- принимать пищу, пить и разговаривать запрещено в течение 15–20 минут после ингаляции;
- проводить ингаляции с лекарственными средствами следует до 3 раз в сутки.
Когда нужно делать ингаляции ребенку?

Когда нельзя использовать ингаляционный метод?
Несмотря на эффективность ингаляций, существует и ряд противопоказаний для проведения лечения ингаляциями. Метод нельзя использовать, если у больного выявлены:
- склонность к носовым и легочным кровотечениям;
- гнойная ангина;
- заболевания сердечно-сосудистой системы (сердечная недостаточность, инфаркт миокарда, гипертоническая болезнь, инсульт);
- патологии дыхательной системы.
Таким образом, каждый конкретный случай индивидуален. Перед проведением ингаляций лучше проконсультироваться с лечащим врачом с целью выявления противопоказаний.
Какие лекарственные средства рекомендовано использовать для проведения ингаляций небулайзером?

В небулайзерах запрещено использовать масла, так как они повышают риск развития аллергии(детский аллерголог должен предупредить до начала лечения) и возникновения так называемых «масляных пневмоний». Для масляных ингаляций используется специальный паровой ингалятор.
В большинстве устройств нельзя использовать суспензии и сиропы – их применение может привести к поломке прибора. Самостоятельно приготовленные отвары и настои трав необходимо процеживать с особой тщательностью, чтобы в растворе не оставались взвешенные частицы.
Источник
Ингаляции эфирными маслами в профилактике и комплексной терапии острых респираторных заболеваний у детей
Опубликовано в журнале:
«Практика педиатра», март-апрель, 2013, с. 54-58 Е.А. Азова, профессор, д. м. н.; В.А. Воробьева, профессор, д. м. н.; О.Б. Овсянникова, профессор, д. м. н.; Н.А. Азов, доцент, к. м. н.; И.В. Сладкова,
ГБОУ ВПО «Нижегородская государственная медицинская академия» Минздрава РФ, Институт последипломного образования, факультет повышения квалификации врачей;
А.Г. Куликов, профессор, д. м. н., ГБОУ ВПО «РАМПО», кафедра физиотерапии;
Л.А. Митрошина, к. м. н.; О.В. Белоцерковская, МЛПУ «Детская городская поликлиника № 8», г. Нижний Новгород.
Значительная распространенность острых респираторных заболеваний, их неблагоприятное воздействие на состояние ведущих систем организма, недостаточная эффективность методов профилактики и реабилитации определяют важность медицинских аспектов данной проблемы, их социальную значимость [1, 2].
Одним из эффективных методов профилактики простудных заболеваний является ингаляция эфирными маслами, так как эфирные масла обладают ярко выраженными антисептическими, противовирусными, бактерицидными и противовоспалительными свойствами [7– 10]. Ингаляционный метод введения эфирных масел, например при рините, имеет ряд достоинств: безопасность и удобство метода, что позволяет использовать его у детей всех возрастных групп; максимально физиологичное введение лекарственного вещества – вместе со вдыхаемым воздухом; прямое действие на слизистую оболочку органов дыхания, купирование застойных и воспалительных реакций; смягчающее действие микрочастиц масла на слизистые оболочки; возможность избежать раздражения слизистой оболочки и мацерации кожных покровов, развивающихся при длительном интраназальном применении лекарственных средств [4]. В педиатрии наиболее удобны и безопасны пассивные ингаляции [5]. Цель проведенного нами исследования – совершенствование профилактики и комплексной терапии ОРЗ у детей в амбулаторных условиях. Нами была использована комбинация эфирных масел, воздействующих на слизистую оболочку верхних дыхательных путей и обладающих различными взаимодополняющими свойствами (табл.).
Таблица. Состав масла «Дыши» (процентное соотношение в 10 мл)
| Состав | Содержание в 10 мл | Действие |
| Масло мятное (без ментола) | 35,45% | Болеутоляющий, дезодорирующий, тонизирующий и легкий антисептический эффект |
| Масло эвкалиптовое | 35,45% | Один из сильнейших антисептиков в группе эфирных масел, широко используется в составе различных ингаляций, применяемых при респираторных инфекциях верхних дыхательных путей; оказывает иммуностимулирующее действие |
| Масло каепутовое | 18,50% | Обладает высокой гермицидной активностью по отношению к S. аureus, противовоспалительной активностью и тонизирующим эффектом |
| Левоментол | 4,10% | Антибактериальное, противовоспалительное, болеутоляющее действие |
| Масло винтергриновое | 3,70% | Противовоспалительный и тонизирующий эффект |
| Масло можжевеловое | 2,70% | Противомикробное действие |
| Масло гвоздичное | 0,10% | Антисептическое, противовоспалительное и болеутоляющее действие |
Материалы и методы исследования
Проведено открытое сравнительное исследование для оценки эффективности масла «Дыши» в комплексной терапии ОРЗ у детей в возрасте 3–14 лет в амбулаторно-поликлинических условиях. Под нашим наблюдением находилось 45 больных острыми респираторными заболеваниям, имеющих в анамнезе рецидивирующее течение ОРЗ. В основную группу вошло 30 детей, получивших в дополнение к стандартной терапии масло «Дыши», контрольная группа состояла из 15 пациентов, получивших только стандартную терапию. Стандартная терапия включала противовирусные, антибактериальные препараты, симптоматические лекарственные средства [6].
Методы исследования: клинический осмотр педиатра; осмотр лор-врача, включающий ринофарингоотоскопию, цитоскопию мазка со слизистой носа; общий анализ крови; изучение данных анамнеза заболевания; оценку качества жизни по данным анкетирования.
Предварительно проводился аллерготест на переносимость данной композиции эфирных масел. С помощью ватного тампона наносили 1 каплю масла «Дыши» на кожу с внутренней стороны предплечья, завязывали это место на 30 минут. Если появлялась гиперемия, сыпь, зуд, то данный ребенок исключался из основной группы.
Масло «Дыши» применялось путем проведения пассивных ингаляций по следующей схеме: 2–3 капли масла (на салфетку) 3 раза в день начиная с первых признаков ОРЗ. Продолжали ингаляции маслом «Дыши» на протяжении 30 дней, так как предыдущие ОРЗ, как правило, имели рецидивирующий характер течения.
Результаты исследования
У всех больных при клиническом осмотре отмечались жалобы на повышение температуры, заложенность в носу, слизистые или слизисто-гнойные выделения из носа, першение, сухость и боль в горле, сухой или влажный кашель, головную боль, потерю аппетита, плохое самочувствие и т. д. При риноскопии отмечалась гиперемия слизистой носа, гипертрофия нижней и верхней носовых раковин, ринорея, слизистые или гнойные выделения. При фарингоскопии – слизистая оболочка зева ярко гиперемирована, отмечались отек и гиперемия гранул и боковых валиков глотки, стекание слизистых или гнойных выделений носоглотки по задней стенке глотки.
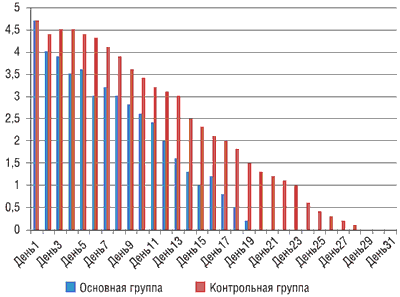
В течение 30 дней ежедневно оценивалось состояние носового дыхания (по 5-балльной шкале, где 0 – симптом заложенности носа отсутствует, 5 – симптом заложенности носа выражен максимально). Состояние носового дыхания представлено на рис. 1.
Рисунок 1. Динамика балльной оценки заложенность носа у детей в основной и контрольной группах (по оси OY – выраженность симптома в баллах)
На фоне ингаляций маслом «Дыши» происходило значительное понижение заложенности носа уже к 3-му дню ингаляций по сравнению с контрольной группой, где данный симптом понижается только к 7-му дню заболевания. Отмечалось улучшение риноскопической и фарингоскопической картины в основной группе у всех 30 детей (100%) уже на 3-и сутки после ингаляций маслом «Дыши», в то время как в контрольной группе аналогичная картина наблюдалась только у 3 из 15 (20%) детей.
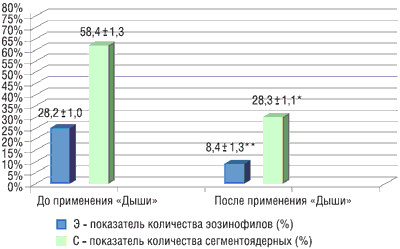
Повышенный уровень эозинофилов в назальном секрете наблюдался у 83% детей. Это позволяет с большой уверенностью говорить об аллергическом фоне организма ребенка [2]. У всех детей (100%) отмечался повышенный уровень сегментоядерных нейтрофилов, что свидетельствует о бактериальном воспалении в полости носа. У 28 детей (94%) после применения «Дыши» достоверно снизились показатели аллергического и бактериального воспаления в полости носа. Отмечено статистически значимое снижение среднего содержания сегментоядерных нейтрофилов (с 58,4 ± 1,3% до 28,3 ± 1,1%, р = 0,000) и эозинофилов (с 28,2 ± 1,0 до 8,4 ± 1,3%, р = 0,001) в назальном секрете до и после применения «Дыши» (рис. 2).
Рисунок 2. Соотношение сегментоядерных нейтрофилов и эозинофилов в назальном секрете до и после применения «Дыши» (**р = 0,000; *р = 0,001)
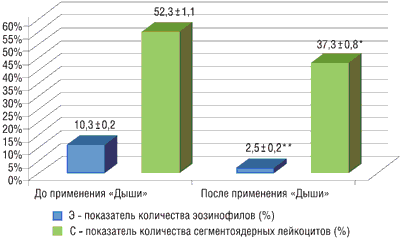
В крови уровень эозинофилов и сегментоядерных нейтрофилов также был повышен. Установлено, что у 24 детей основной группы (80%), которые получали ингаляции маслом «Дыши», значительно снизились показатели аллергического и бактериального воспаления: средний уровень эозинофилов в крови достоверно снизился с 10,3 ± 0,2% до 2,5 ± 0,3% (р = 0,000), а сегментоядерных нейтрофилов – с 52,3 ± 1,1% до 37,3 ± 0,8% (р = 0,001) (рис. 3). В контрольной группе данные показатели практически не изменились.
Рисунок 3. Соотношение сегментоядерных лейкоцитов и эозинофилов в периферической крови до и после применения «Дыши» (*р = 0,001; **р = 0,000)
По результатам исследования сегментоядерных нейтрофилов, эозинофилов в назальном секрете, периферической крови можно говорить о снижении воспалительного процесса в организме детей, получавших ингаляции данной композицией эфирных масел, что доказывает высокую эффективность масла «Дыши» в комплексной терапии ОРЗ у детей.
На фоне приема «Дыши» достоверно снизились продолжительность заболевания и количество пропусков детьми детских дошкольных учреждений или школы по причине ОРЗ (5,2 ± 0,01 дня в основной группе и 8,5 ± 0,1 дня — в контрольной, р = 0,01). Применение масла «Дыши» позволило добиться уменьшения продолжительности острого респираторного заболевания в 1,6 раза. Клиническая эффективность применения «Дыши», по данным анкет, была оценена как отличная (81%) и хорошая (19%).
У детей, получивших «Дыши» на протяжении 30 дней, в том числе и у детей с аллергическими заболеваниями в анамнезе, не регистрировались побочные реакции и нежелательные эффекты при его применении.
Таким образом, масло «Дыши» может успешно применяться для профилактики и в комплексной терапии повторных респираторных заболеваний у детей в домашних и амбулаторных условиях. Важным является отсутствие ограничений по длительности курса применения эфирных масел. Кроме того, с помощью эфирных масел можно проводить как индивидуальную, так и коллективную профилактику.
Список литературы находится в редакции.
Источник