Как приготовить мазь от рожи
Физиотерапевтические процедуры проводятся в основном в периоде выздоровления при наличии выраженных остаточных явлений в виде инфильтратов или стойкого отека (озокерит, парафин, нафталан в сочетании с электрофорезом хлористого кальция — 3-5 процедур).
Местное лечение рожи проводится лишь при наличии обширных буллезных элементов на конечностях. Назначают повязки с рыбьим жиром (эктерицидом), бальзамом Шостаковского (винилином), соком каланхоэ, а также марганцево-вазелиновые повязки после надрезаний. При наличии обширных эрозий на месте прорвавшихся булл местное лечение начинают с марганцевых ванн для конечностей (2-3 ванны) с последующим применением перечисленных выше повязок в указанном порядке.
При роже категорически противопоказаны мазь Вишневского и Ихтиоловая мазь (!), резко усиливающие экссудацию и замедляющие репарацию в очаге поражения. У многих больных они способствуют появлению обширных буллезных элементов и раздражению кожи в области эритемы. В подавляющем большинстве случаев (!) больные рожей не нуждаются в каком-либо местном лечении.
При локализации рожи на нижних конечностях особенно важно достаточно долгое соблюдение постельного режима и покоя. Больной может быть выписан на работу только после абсолютного исчезновения местных острых проявлений болезни. Наличие в периоде выздоровления стойкого отечного синдрома, инфильтрации кожи, увеличенных регионарных лимфатических узлов требует в последующем упорного и длительного лечения в условиях поликлиники.
Больные с частыми рецидивами рожи нуждаются в тщательном комплексном и строго индивидуализированном лечении в условиях стационара. Антибиотикотерапия этой формы заболевания должна осуществляться препаратами, которые не использовались для лечения ранее возникавших рецидивов. Рекомендуется цепорин в суточной дозе 2,0-3,0 г внутримышечно, линкомицин в суточной дозе 1,5-2,0 г внутримышечно, полусинтетические пенициллины-оксациллин, ампициллин, метициллин.
Оксациллин при пероральном назначении рекомендуется в суточной дозе 3,0-6,0 г, ампициллин перорально назначается в суточной дозе 3,0 г, внутримышечно в суточной дозе 2,0 г. Метициллин вводится внутримышечно в суточной дозе 6,0-8,0 г. Продолжительность курса лечения всеми перечисленными выше антибиотиками не менее 10 дней.
При особенно частых рецидивах, выраженных остаточных явлениях с сохраняющимся инфильтратом и регионарным лимфаденитом спустя 7-10 дней после окончания первого курса антибиотикотерапии целесообразно проведение второго курса с назначением антибиотика резерва. Его длительность 6-7 дней. Большое значение в комплексной терапии рецидивирующей рожи приобретают средства, повышающие неспецифическую резистентность организма.
При вялом, затяжном течении рецидивов рекомендуется биогенный стимулятор продигиозан в дозе 50-100 мкг на инъекцию, препарат вводится внутримышечно 1 раз в 4-5 дней. Курс лечения 3-5 инъекций, а также ретаболил (25-50 мг внутримышечно 1-2 раза через 2-3 недели). Рекомендуется также аутогемотерапия, назначение препаратов пиримидиновых оснований (метилурацил, пентоксил). Как и при лечении первичной рожи, обязательно назначение аскорбиновой кислоты, рутина, витаминов группы В.
При особенно упорных и частых рецидивах болезни, сопровождающихся развитием лимфостаза, а также при наличии в анамнезе лекарственной болезни, сопутствующих заболеваний кожи, сенсибилизирующих организм (микозы, хроническая экзема), целесообразно назначение глюкокортикостероидов (преднизолон).
Они оказывают не только противовоспалительное и десенсибилизирующее действие, но и нормализуют обмен биологически активных веществ, играющих значительную роль в патогенезе рожи, усиливают их инактивацию, подавляют активность тканевой гиалуронидазы и предупреждают развитие соединительной ткани в очаге воспаления. Назначают преднизолон в средних терапевтических дозах (30-40 мг), затем дозу постепенно уменьшают. Курс лечения составляет 350-420 мг преднизолона. Лечение преднизолоном начинается в остром периоде заболевания на фоне антибиотикотерапии. Кроме общеизвестных противопоказаний для гормонотерапии, ее не следует проводить при подозрении на абсцедирование и некроз кожи в рожистом очаге.
Источник
Как приготовить мазь от рожи
В качестве лечебного и одновременно противорецидивного средства был предложен линкомицин, который оказывает бактериостатическое действие не только на бактериальные, но и на L‑формы стрептококка, в том числе персистирующие формы (В.Л. Черкасовым, 1986). В последние годы результативность линкомицинотерапии у больных рожей стала постепенно уменьшаться. При тяжелой форме рожи с развитием осложнений возможно сочетание бензилпенициллина с гентамицином, который применяется внутримышечно по 240 мг 1 раз в сутки 5-7 дней. Для повышения лечебной эффективности препаратов пенициллинового, линкозамидного ряда, аминогликозидов, снижения числа и выраженности аллергических реакций было предложено осуществлять больным рожей эндолимфатическое введение антибиотиков, причем с использованием как прямых [А.С. Ермолов и соавт., 1989], так и непрямых [Ю.М. Амбалов, 1991] методов. Электрофоретическое насыщение антибиотиком лимфатической системы в комбинации с лазеротерапией (Д.А. Валишин и соавт., 2003), использование комплекса природных цитокинов (перфузата ксеноселезенки) методом непрямой эндолимфатической терапии (Н.Г. Васильева и соавт., 2003). В комплекс терапевтических методов патогенетического лечения включается дезинтоксикационная терапия с использованием глюкозо-солевых, коллоидных растворов и др. Из препаратов, обладающих ангиопротективным и антиоксидантным действием, используются пентоксифиллин, трентал, ксантинола никотинат, вазопростан, троксерутин, анавенол, деталекс, эндотелин, эмоксипин, реамберин и др. При выраженной инфильтрации кожи в очаге воспаления показаны нестероидные противовоспалительные препараты: хлотазол, бутадион, индометацин в течение 10‑15 дней. Больным рожей необходимо назначение комплекса витаминов группы А, В, С, курс 2-4 недели. При рецидивирующей форме рожи на фоне антибактериальной терапии при выраженных явлениях лимфостаза, показано назначение гормональной терапии. Глюкокортикоиды оказывают противовоспалительное, десенсибилизирующее действие и нормализуют обмен тканевых биологически активных веществ, играющих существенную роль в коррекции нарушений микроциркуляции в коже, а также предупреждают развитие и разрастание соединительной ткани в очаге воспаления и подавление сенсибилизации клеток иммунной системы к тканевым аутоантигенам. При рецидивирующей роже выраженный противоаллергический и антигистаминный эффект отмечен при сочетании кетотифена и иммуномодулятора леакадина, человеческого иммуноглобулина.
Определенные положительные результаты получены при применении у больных рожей и других иммунокорригирующих средств: нуклеината натрия, левомизола, пентоксила, метилурацила, тималина, тимогена, тактивина, спленина, вилозена, задитена, глицерама, биметила, димефосфона, имунофана, полиоксидония, тамерита и др.
В последние годы появилось сообщение об успешном применении при лечении рожи озонотерапии, аутологичной крови. Ю.М. Амбаловым разработана оригинальная модификация аутогемотерапии с использованием гемолизата аутокрови, введение которого оказывает нормализующее влияние на ряд показателей неспецифической и специфической резистентности, а также способствует сокращению частоты рецидивирования болезни.
В терапии больных рожей применяется лазерное излучение (Е.Н. Абузярова, 1999; V.M. Manteifel et al., 1998, 2000), способствует усилению микроциркуляции крови с улучшением трофики поврежденных тканей, снижению активности воспалительного процесса и коррекции местного иммунного статуса, стимуляции регенерации клеток поврежденных органов, восстановлению их структурной и функциональной полноценности, нормализации показателей перекисного окисления липидов и циклических нуклеотидов плазмы крови (В.А. Буйлин, 2000; Т.Й. Кару, 2001; A.C. Amaral, 2001).
Впервые предложили для терапии рожи и лекарственной аллергии специально подобранный сбор лекарственных растений, обладающий антимикробным, противовоспалительным, десенсибилизирующим и другими действиями (А.А. Друганина, Л.В. Погорельская 1984).
Положительный местный эффект оказывает применение сока каланхоэ, подорожника в виде примочек [А.А. Сокол и соавт, 1973]. И.М. Ковалевой (1981) отмечено положительное действие аппликаций с димексидом, обладающих способностью значительно увеличивать проницаемость кожных покровов для различных растворенных в нем веществ, оказывает болеутоляющее и антибактериальное действие. Для местного лечения рекомендуется растворять в нем пенициллин, димедрол, гидрокортизон. При роже лица димексид противопоказан. При эритематозно-буллезной форме рожи неповрежденные пузыри надрезают у одного из краев и экссудат выпускают. На очаг воспаления накладывают повязки с антисептиком (фурацилин, риванол, димексид, диоксидин, эктерицид, хлорфиллипт). На эрозированную поверхность с обильным серозным характером отделяемого накладывают повязки — марганцево-вазелиновые, с раствором фурацилина. Повязки меняют 2 раза в день. В остром периоде запрещается применение мази Вишневского, ихтиоловой, стрептоцидной эмульсии, мази с антибиотиками, сульфаниламидами. Они усиливают экссудацию, способствуют развитию буллезных и геморрагических форм рожи, а также поверхностных некрозов, вызывают аллергические реакции и замедляют процессы репарации [С.П. Щепкин, 1994; А.В. Безуглый, 1998]. Больным с тяжелыми формами течения заболевания с осложнениями в виде флегмон, некрозов на фоне явлений эндотоксикоза проводится оперативное лечение — вскрытие гнойного очага с максимальным иссечением всех видимых некротических измененных тканей дренирование затеков [О.М. Ширшов, 1999; М.П. Королев и соавт., 2000]. При длительно сохраняющихся эрозиях, лишенных гнойного отделяемого, накладывают бальзам Шостаковского, пелоидин. Используется разведенный в 5-6 раз 0,25% новокаином раствор хлорфиллипта. После того как поверхность подсыхает, появляются грануляции, их смазывают 10% метилурациловой мазью, также применяют масляный раствор хлорфиллипта, рыбий жир, масло шиповника, облепихи.
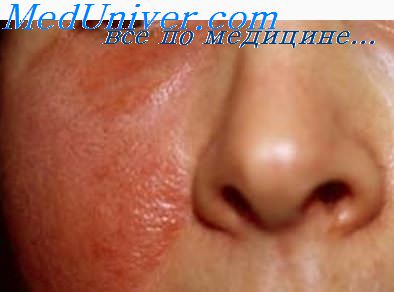
В остром периоде рожи назначается УФО на область очага воспаления и УВЧ на область регионарных лимфоузлов 2‑3 процедуры. После ликвидации общетоксического синдрома назначают курс индуктотермии почечной области. УФО противопоказано при лимфостазах, посттромбофлебитическом синдроме, так как способствует повышению уровня гистамина в коже, вызывает ожоги с последующим образованием трофических язв. При сохранении в периоде реконвалесценции инфильтрации кожи, отечного синдрома, регионарного лимфаденита назначаются аппликации озокерита, парафина (лицо) электрофорез с лидазой в стадии формирования слоновости, хлорида кальция, радоновые ванны, магнитотерапия ( Л.В. Поташов и соавт., 1993; М.В. Шипилов и соавт., 2000 ).
Неудовлетворительность результатами лечения рожи заставляет пересмотреть основные подходы в терапии рожи и наблюдение реконвалесцентов. Предложенный нами, метод активного комплексного патогенетического лечения больных рожей с местными аппликациями галавтилина, сочетающий консервативную терапию и оперативные вмешательства в очаге воспаления, позволяет добиться быстрого благоприятного течения болезни, регрессии воспаления, препятствия развития осложнений, более ранней нормализации изменении гематологических индексов интоксикации, показателей крови и сокращения сроков пребывание больных в стационаре. Диспансерное наблюдение реконвалесцентов рожи должно проводится врачами кабинетов инфекционных заболеваний, специализированных отделений, центров. Срок диспансерного наблюдения составляет 2-3 года при отсутствии рецидивов в этот период. В целях профилактики и своевременного выявления рецидивов у пролеченных больных, нами проводятся следующие организационные и лечебно-диагностические мероприятия. Проспективное наблюдение за реконвалесцентами с амбулаторным обследованием и лечением; формирование групп риска из лиц с частыми и сезонными рецидивами, наличием на пораженной конечности остаточных явлений. Проводится лечение фоновых заболеваний в весенне-зимний период включая витаминотерапию, прием адаптогеннов, лекарственных растений, физиотерапевтическое лечение.
Совершенствование и оптимизация комплексной терапии рожи с использованием современных лекарственных средств, диспансерного наблюдения реконвалесцентов является актуальной проблемой эффективного купирования острого процесса, профилактики осложнений и предупреждения возникновения рецидивов.
Источник
Как приготовить мазь от рожи
Рожистое воспаление традиционно считается инфекционной болезнью, протекающей с тяжелыми осложнениями и высокой летальностью [5, 33].
Сегодня болезнь характеризуется стабильно высоким уровнем заболеваемости, не имеющим тенденции к значительному снижению. Официально случаи рожистого воспаления не регистрируют, поэтому фактически точные сведения о заболеваемости отсутствуют. По выборочным данным средняя заболеваемость рожистым воспалением в России составляет 12–20:10 000, а в странах Европы – 4,3:10 000 взрослого населения. В структуре инфекционной патологии рожистое воспаление занимает четвертое место после заболеваний дыхательного тракта и вирусных гепатитов. Заболевание регистрируется преимущественно в старших возрастных группах [7, 15, 23].
В последнее десятилетие клиническими и эпидемиологическими наблюдениями многих авторов отмечено изменение клинической симптоматики и течения рожистого воспаления. Наблюдается тенденция резкого увеличения числа пациентов с деструктивными формами рожистого воспаления (около 19 % случаев заболеваний осложняется гнойно-некротическими процессами, протекающими по типу некротического фасциита или распространенного целлюлита). Такие пациенты подлежат комплексному, в том числе и оперативному, лечению в условиях общехирургического стационара [12, 14, 23].
Лечение больных рожистым воспалением комплексное и проводится дифференцированно с учетом характера местных проявлений, тяжести течения заболевания и наличия осложнений [17].
Больные с легким течением первичной рожи могут лечиться в амбулаторно-поликлинических условиях. Показаниями к госпитализации в стационар является средне-тяжелое или тяжелое течение, локализация воспалительного процесса на лице, рецидивы заболевания [17, 20, 22].
Неосложнённые формы рожистого воспаления находятся в компетенции клиники инфекционных болезней. Больные с гнойными осложнениями или некрозами, а также с буллезной и геморрагической формами госпитализируются в хирургические стационары.
Комплекс лечебных мероприятий обычно включает этиотропную, десенсибилизирующую, дезинтоксикационную, симптоматическую терапию [17, 9].
Традиционно, исходя из стрептококковой природы заболевания, препаратами выбора для лечения больных рожей считаются β-лактамы (пенициллины и цефалоспорины) [17, 33]. Однако при деструктивных формах заболевания эти препараты малоэффективны.
В развитии осложнённых форм рожистого воспаления основную роль играет не монокультура β-гемолитического стрептококка группы А, а ассоциация бактериальных патогенов (золотистый стафилококк, коагулазонегативный стафилококк и бактерии сем. Enterobacteriace) [25, 29]. Такой набор возбудителей требует включения в антибактериальную терапию препаратов более широкого спектра или их комбинаций, например препаратов группы фторхинолонов и макролидов [30].
В последние годы наблюдается постепенное снижение эффективности линкомицинотерапии, которая традиционно считалась эффективной в отношении L-форм стрептококков [10].
Для повышения результативности антибактериальных препаратов и одновременного снижения числа и выраженности аллергических реакций рекомендуется осуществлять эндолимфатическое введение антибиотиков. Однако этот метод применим лишь для ограниченного круга пациентов без нарушения периферического лимфо- и кровообращения.
С целью оптимизации антибактериальной терапии ряд исследователей считает перспективным применение системной энзимотерапии. Сочетанное применение антибактериальных препаратов с Вобэнзимом и Флогэнзимом повышает концентрацию антибиотиков в очаге воспаления, а также снижает их токсичность и побочные действия [26].
Имеются публикации, посвященные использованию комплекса природных цитокинов (перфузата ксеноселезенки) методом непрямой эндолимфатической терапии [10]. Однако широкого применения в клинике данный метод не нашёл.
Таким образом, ведущее место в лечении больных рожистым воспалением занимает антибактериальная терапия. Выбор препарата и способ его введения зависят от индивидуальной переносимости, чувствительности возбудителя и условий лечения.
С другой стороны, с развитием иммунологии меняется представление о роли иммунитета в патогенезе инфекционных и гнойно-септических заболеваний. Меняется и качественный подход к лечению данной категории больных.
При рожистом воспалении наблюдается дисбаланс в системе клеточного и фагоцитарного звеньев иммунитета. В остром периоде заболевания происходит достоверная супрессия Т-зависимого звена иммунитета. В отношении состояния В-зависимого звена данные весьма противоречивы. Однако большинство исследователей сходятся во мнении, что в период разгара заболевания количество иммуноглобулинов классов А, М, G снижено, особенно у пациентов с рецидивирующими и осложнёнными формами. В периоде рековалесценции концентрация иммуноглобулинов без дополнительной стимуляции не достигает показателей здоровых лиц [2, 3, 20]. С целью устранения этих нарушений весьма перспективным является применение препаратов иммуномодулирующего и иммунокорректирующего действия. Получены положительные результаты при включении в комплексное лечение больных рожистым воспалением таких препаратов, как нуклеинат натрия, левомизол, пентоксил, глутоксим, продигиозан, иммунофан и др. [11, 17, 31].
Обращает на себя внимание новый на отечественном фармакологическом рынке иммуномодулятор Деринат. В литературных источниках имеется единственное сообщение об использовании препарата Деринат в комбинации с фторхинолонами у пациентов с различными формами рожи. По мнению авторов, включение дерината в комплекс лечения больных рожей повышает активность комплемента, β-лизинов, бактерицидной активности сыворотки крови [15].
Рожистое воспаление характеризуется выраженной интоксикацией, которая нередко возникает раньше местной эритемы и во многом определяет последующее течение заболевания. Поэтому дезинтоксикационную терапию назначают с первых дней заболевания. Объем инфузионной терапии подбирается индивидуально, учитывая форму заболевания и степень выраженности симптомов интоксикации [2, 4, 9,17].
В качестве десенсибилизирующей терапии при легком и среднетяжелом течении заболевания показаны антигистаминные препараты. Сегодня из этой группы наиболее эффективными препаратами являются супрастин, кларотадин, цетиризин и лоратадин [17].
При рецидивирующей форме рожистого воспаления на фоне выраженного лимфостаза целесообразно применение глюкокортикоидов. Назначается дексаметазонил и преднизолон внутрь или внутривенно в зависимости от тяжести течения болезни [25, 34].
С целью коррекции микроциркуляторных расстройств целесообразно применение антиагрегантов (пентоксифиллин, тиклопидин, плавикс) [8, 17].
Определённые положительные результаты получены при применении озонотерапии. Целью этой методики является подавление свободнорадикальных реакций в очаге воспаления и запуск антиоксидантных механизмов. Озонотерапия способствует улучшению трофики в очаге воспаления, восстановлению структурной и функциональной полноценности клеток, а также нормализации показателей перекисного окисления липидов [10, 16].
Для купирования процессов перекисного окисления липидов также известно назначение антигипоксантов и антиоксидантов (мексидол, актовегин, эмоксипин).
Местное лечение рожистого воспаления следует проводить лишь при наличии обширных буллезных элементов, некрозов и гнойных осложнений [12, 14, 33].
В остром периоде при эритематозно-буллезной форме рожистого воспаления неповрежденные пузыри вскрывают, после выхода экссудата накладывают повязки с жидкими антисептиками (фурацилин, риванол, димексид и др). Наложение на эритематозную поверхность ихтиоловой мази, мази Вишневского приводит к образованию обширных булл, поверхностных некрозов и контактных дерматитов [12, 14, 33].
Больные с осложнёнными формами рожистого воспаления подлежат хирургическому лечению. Вскрытие гнойника с иссечением некротизированных тканей следует проводить в кратчайшие сроки с момента поступления больного в стационар. Радикальное пособие рассматривается как единственный метод предупреждения инфекционно-токсического шока у этой категории больных. Сочетание хирургического вмешательства с местными аппликациями противовоспалительных средств позволяет добиться быстрой регрессии воспаления [9, 10, 24, 27].
Интересным представляется вопрос о выборе препарата для местных аппликаций. Выбор лекарственного средства зависит от конкретной фазы течения раневого процесса [15, 36].
По-прежнему в практике гнойной хирургии для санации гнойных очагов широко используются антисептические средства, такие как мирамистин и диоксидин, 0,05 % раствор хлоргексидина или 3 % раствор перекиси водорода [15, 28].
Однако в литературе стали встречаться данные о наличии ряда побочных эффектов у данных препаратов. Растёт резистентность микроорганизмов к диоксидину, а 3 % перекись водорода оказывает цитолитический эффект на грануляционную ткань [15, 37].
Кроме того, применение жидких антисептиков в фазу активной экссудации требует 2–3 перевязок в сутки. Известно, что тампоны, помещенные в рану, быстро высыхают и теряют свои осмотические свойства, необходимые для очищения раны от гноя [29].
Для местного лечения ран мягких тканей активно используются и мазевые лекарственные средства на основе диоксидина, мирамистина, левомицетина. Особую группу препаратов составляют лекарственные средства на основе соединений металлов. В хирургической практике успешно используются сетчатые материалы, содержащие ионы серебра, например Atrauman Ag, Physiotulle Ag, Biatain Ag. Применительно к ранам на фоне рожистого воспаления хорошо зарекомендовал себя аквакомплекс титана глицеросольвата. Препарат обладает противовоспалительным, противоотёчным, анальгезирующим действием, не вызывая побочных эффектов [39].
Положительный местный эффект оказывает применение физиотерапевтических методов. В клинике активно назначают ультрафиолетовое облучение и ультравысокочастотную терапию очага воспаления в остром периоде заболевания [1, 19, 34]. Эффективно ультрафиолетовое облучение аутологичной крови, которое проводится в зависимости от тяжести течения заболевания от 2 до 12 сеансов с интервалами 1–2 суток.
Широкое распространение в медицине получило применение лазерной терапии. Она обладает выраженным противовоспалительным эффектом, нормализует микроциркуляцию в очаге воспаления, восстанавливает реологические свойства крови, усиливает репаративные процессы. Методы низкоинтенсивной лазеротерапии неинвазивны, поэтому легко переносятся пациентами [21, 30, 35].
Таким образом, сегодня в арсенале практикующих врачей находится огромное количество современных препаратов в различных комбинациях и способах применения. Сочетание симптомов общего и местного воспаления требует особого комплексного подхода с учетом характера и тяжести заболевания.
Рецензенты:
Чередников Е.Ф., д.м.н., профессор, заведующий кафедрой факультетской хирургии, ВГМА им. Н.Н. Бурденко, г. Воронеж;
Ходарковский М.А., д.м.н., профессор, заведующий отделением микрохирургии, ГУЗ ВО «Воронежская областная клиническая больница № 1», ВГМА им. Н.Н. Бурденко, г. Воронеж.
Источник