- Гастростома
- Разновидности метода
- Показания для наложения гастростомы
- Эндоскопическая гастростомия
- Подготовка к операции и послеоперационный период
- Питание и уход за гастростомой
- Зондовые диеты
- Правила питания через зонд
- Для чего и в каких случаях организуют зондовое питание?
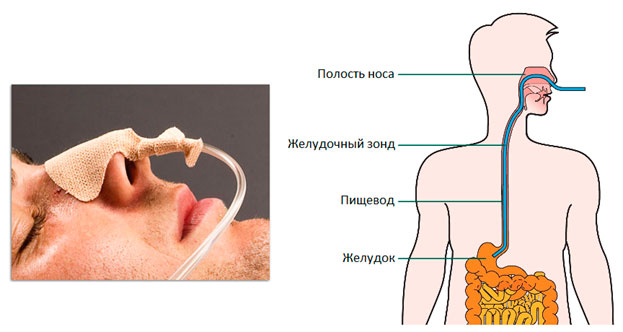
- Что такое назогастральный зонд?
- Как проходит постановка назогастрального зонда?
- Что вы будете чувствовать?
- Особенности питания через назогастральный зонд
- Особенности питания через гастростому
- Основные принципы зондового питания
Гастростома
Одним из вариантов лечения непроходимости желудка и пищевода является наложение гастростомы. Благодаря такому вмешательству, создается искусственный ход через переднюю брюшную стенку, что позволяет пациенту нормально питаться, а врачу — проводить различные диагностические манипуляции. Операция может выполняться как при доброкачественных, так и при злокачественных заболеваниях.
Разновидности метода
Существуют временные и постоянные способы наложения гастростомы. В первом случае в желудок устанавливается резиновый катетер диаметром не более 1 см, через который вводится жидкая или полужидкая пища. Такой метод является относительно простым, но сопровождается физическим и психологическим дискомфортом для пациента, что связано с постоянным нахождением трубки в просвете желудка.
У каждого метода имеются свои достоинства, недостатки и особенности, поэтому выбор всегда осуществляется индивидуально.
Показания для наложения гастростомы
Метод применяется в самых разнообразных клинических ситуациях. Среди наиболее распространенных показаний к операции можно отметить:
- Опухолевые процессы в пищеводе и кардиальном отделе желудка, которые не могут быть вылечены путем радикальной операции из-за массивного местного распространения.
- Рубцовые стриктуры пищевода после травм и ожогов (с целью поддержания энтерального питания и бужирования).
- Заболевания центральной нервной системы, опухолевые процессы головы и шеи, инсульты, которые привели к развитию ротоглоточной дисфагии.
- Полная непроходимость пищевода у новорожденных (атрезия) — один из этапов подготовки к проведению пластической операции.
- Бронхо-пищеводные и трахео-пищеводные свищи.
Кроме показаний, у метода есть и противопоказания, которые определяются индивидуально для каждого пациента.
Эндоскопическая гастростомия
В современной хирургии для наложения гастростом применяют эндоскопическую гастростомию, осуществляется она следующим образом:
- Местная анестезия, при необходимости — седация пациента.
- Выполнение операционного доступа — эпигастральная область слева от белой линии живота. Для проведения операции необходим эффект трансиллюминации на кожу передней брюшной стенки в зоне пункции желудка. Кожа разрезается на 1 — 2 мм длиннее диаметра гастростомической трубки.
- Пунктирование желудка иглой — троакаром. Стилет извлекается, в желудок вводится проводник.
- Захват проводника эндоскопической петлей, которую предварительно вводят в просвет желудка через инструментальный канал гастроскопа.
- Выведение проводника через рот.
- Прикрепление к проводнику гастростомической трубки и ее введение в просвет желудка, затем — на переднюю брюшную стенку.
- Контрольный осмотр желудка при помощи эндоскопа.
- Ушивание раны.
Реабилитацию пациента можно начинать уже через сутки после проведения оперативного вмешательства.
Подготовка к операции и послеоперационный период
Специфической подготовки перед наложением гастростомы не требуется. Если у пациента выявляются нарушения электролитного баланса, которые развились вследствие отсутствия адекватного энтерального питания, то предварительно выполняется их коррекция. Кроме того, перед операцией необходимо пройти лабораторное и инструментальное обследование, которое включает в себя:
- Общий анализ крови и мочи.
- Биохимическое исследование крови.
- Фиброэзофагогастроскопия.
- Электрокардиография.
- Рентгенография органов грудной клетки и др.
За неделю до операции отменяется прием препаратов, влияющих на свертывающую способность крови. За сутки до установки гастростомы запрещен прием пищи, за 6 часов до вмешательства — воды.
В первый день после операции трубка для гастростомии остается открытой, конец ее погружают в сосуд-приемник. Затем начинают постепенное кормление через зонд, начиная с питательных смесей по 100 — 150 мл каждые 2 — 3 часа. К концу первой недели после вмешательства начинают питание по 400 — 500 мл жидкой или полужидкой пищей 4 — 5 раз в сутки. Если операция выполнялась на фоне тяжелого состояния пациента, то питательные смеси в первые сутки вводят капельно, с небольшими перерывами для контроля за опорожняемостью желудка. Постепенно таких больных переводят на стандартное дробное кормление.
Питание и уход за гастростомой
С целью снижения риска развития осложнений и сохранения нормального функционирования гастростомы, следует соблюдать следующие правила:
- Всегда промывать катетер после каждого приема пищи, а также утром и вечером. Для этого нужно использовать теплую кипяченую воду.
- Выпускать газы при помощи шприца Жане перед каждым кормлением.
- После каждого приема пищи нужно очистить кожу вокруг стомы и затем просушить ее салфеткой. Рекомендуется также регулярно обрабатывать кожу раствором антисептика.
- Фиксирующий диск гастростомы должен находиться на расстоянии нескольких миллиметров от поверхности кожи. При изменении веса, его нужно подтянуть или ослабить.
Питательная смесь для кормления вводится в резиновую трубку при помощи шприца Жане. Пища вводится медленно, по 100 — 150 мл каждые 5 минут. Специальные питательные смеси могут вводиться капельно.
Источник
Зондовые диеты
Показания для назначения диеты.
Зондовые диеты назначают при челюстно-лицевых операциях и травмах, рак полости рта, глотки, пищевода, ожоги, рубцовые изменения, резекция пищевода, черепно-мозговые операции, травмы, опухоли и другие поражения мозга с нарушением нервной регуляции жевания и глотания, при бессознательном состоянии, коме, недостаточности печени, почек, сахарном диабете, заболеваниях желудка с его непроходимостью, тяжелая ожоговая болезнь, сепсис и другие заболевания с крайне ослабленным состоянием больного.
Цель назначения диеты.
Цель назначения диеты — обеспечить питание больных, которые не могут принимать пищу обычным путем из-за нарушения акта жевания и глотания при проходимости верхних отделов желудочно-кишечного тракта, бессознательного или резко ослабленного состояния.
Общая характеристика диеты.
1) Диеты состоят из жидких и полужидких (консистенции сливок) продуктов и блюд, проходящих через зонд непосредственно в желудок или тонкую кишку. Плотные продукты и блюда растирают и разводят жидкостью с учетом характера смеси (кипяченой водой, чаем, бульоном, овощными отварами, молоком, соком плодов и овощей и др.) Отдельные продукты после размельчения через мясорубку протирают через протирочную машину или густое сито и процеживают через тонкое сито, чтобы исключить попадание трудноизмельчаемых частей (прожилки мяса, волокна клетчатки и др.) Исключают холодные и горячие блюда и напитки. Температура блюд — 45-50оС, так как охлаждение делает пищу вязкой и труднопроходимой через зонд.
2) При отсутствии противопоказаний диеты физиологически полноценные по химическому составу и энергоценности с разнообразным набором продуктов. В большинстве случаев зондовая (з) диета строится по типу диеты № 2 (№ 2з) или по типу диеты № 1 (№ 1з) — при сопутствующих заболеваниях органов пищеварения (язвенная болезнь, выраженный гастрит и др.). При других сопутствующих или основных заболеваниях (сахарный диабет, недостаточность кровообращения, печени, почек и др.) используют соответствующие данному заболеванию диеты по указанным выше принципам зондовой диеты.
Химический состав и энергоценностъ диет № 2з и 1з.
Белки — 100-110 г (65% животные), жиры — 100 г (25-30% растительные), углеводы — 350-400 г, поваренная соль — 10-12 г (№ 1з) или 15 г (№ 2з), свободная жидкость — до 2,5 л. Масса плотной части на 1 прием — не более 250-300 г. Энергоценность диеты 2700-2800 ккал. Режим питания: 5-6 раз в день.
Рекомендуемые продукты и блюда диет № 2з и 1з.
Хлеб. 150 г сухарей из пшеничного хлеба (или сливочных), 50 г — из ржаного хлеба; на диету № 1з — только пшеничные или сливочные. После тщательного измельчения добавляют в жидкую пищу.
Супы. На нежирном мясном, рыбном бульонах, овощном отваре с тщательно протертыми и хорошо разваренными разрешенными овощами и крупой или крупяной мукой; супы-пюре из мяса и рыбы; молочные супы с протертыми овощами и крупой; из протертых плодов и манной крупы. Супы заправляют сливочным или растительным маслом, сливками, сметаной, льезоном. На диету № 1з мясные и рыбные бульоны не используют.
Мясо, птица, рыба. Нежирные виды и сорта: из наиболее мягких частей говяжьей туши, кролика, птицы. Печень. Освобождают от жира, фасций, сухожилий, кожи (птица), кожи и костей (рыба). Вареное мясо и рыбу дважды пропускают через мясорубку с мелкой решеткой и протирают через густое сито. Мясные и рыбные пюре (суфле) смешивают с протертым гарниром и доводят до нужной консистенции добавлением бульона (диета № 2з), овощного или крупяного (диета № 1з) отвара. Таким образом, мясные и рыбные блюда подают в смеси с гарниром. На день в среднем 150 г мяса и 50 г рыбы.
Молочные продукты. В среднем на день 600 мл молока, 200 мл кефира или других кисломолочных напитков, 100-150 г творога, 40-50 г сметаны и сливок. При непереносимости молока — замена на кисломолочные и другие продукты. Творог протертый, в виде крема, суфле; сырки творожные. Протирают с молоком, кефиром, сахаром до консистенции сметаны.
Яйца. 1-2 штуки в день всмятку; для паровых белковых омлетов — 3 белка.
Крупы. 120-150 г манной, овсяной, геркулеса, толокна, риса, гречневой, смоленской. Мука крупяная. Каши протертые, жидкие, на молоке или бульоне (диета № 2з). Отварная протертая вермишель.
Овощи. 300-350 г в день. Картофель, морковь, свекла, цветная капуста, кабачки, тыква, ограниченно — зеленый горошек. Тщательно протертые и хорошо разваренные (пюре, суфле). Белокачанную капусту и другие овощи не используют.
Закуски. Не используют.
Плоды, сладкие блюда и сладости. Спелые фрукты и ягоды — 150-200 г в день. В виде протертых пюре и компотов (как правило, пропускают через мясорубку и протирают через сито), желе, муссов, киселей, отваров, соков. Отвары сухофруктов. Сахар — 30-50 г, мед (при переносимости) — 20 г в день.
Соусы. Не используют.
Напитки. Чай, чай с молоком, сливками; кофе и какао с молоком; соки фруктов, ягод, овощей; отвары шиповника и пшеничных отрубей.
Жиры. Масло сливочное — 20 г, растительное — 30 г в день.
Примерное меню диеты № 2з.
1-й завтрак: яйцо всмятку, жидкая молочная манная каша — 250 г, молоко — 180 г.
2-й завтрак: пюре яблочное — 100 г, отвар шиповника — 180 г.
Обед: суп овсяный с овощами на мясном бульоне протертый — 400 г, мясное пюре с картофельным полужидким молочным пюре — 100-250 г, отвар компота — 180 г.
Полдник: творог протертый с молоком — 100 г, кисель — 180 г.
Ужин: суп рисовый на бульоне протертый — 250 г, суфле из отварной рыбы — 100 г, пюре морковное — 200 г.
Дополнения.
1. Для зондового питания предназначены специализированные продукты промышленного производства: энпиты, инпитан, оволакт, унипиты, композит. У больных с непереносимостью лактозы (молочного сахара) при использовании энпитов и других созданных на молочной основе продуктов зондового питания могут возникать тошнота, вздутие живота, жидкий стул. В этих случаях используют низколактозный энпит или инпитан, который почти не содержит лактозы. Непереносимость молочных продуктов выявляется опросом больного или его родственников. Наиболее прост в применении жидкий готовый к использованию продукт композит.
2. В зондовых диетах можно применять пищевые концентраты и консервы, кроме закусочных (сухое и сгущенное молоко и сливки, сухое обезжиренное молоко, натуральные овощные консервы для добавок; концентраты третьих блюд — кисели, кремы и т.д.) Наиболее целесообразно использовать продукты детского и диетического питания со сбалансированным и стандартным химическим составом, что облегчает составление необходимых рационов. Эти продукты изготовлены в виде пюре или гомогенизированы, или находятся в порошкообразном состоянии, удобном для разведения жидкостями: консервы из мяса, рыбы, овощей, плодов, сухие молочные и ацидофильные смеси («Малыш» и др.), сухие молочно-крупяные смеси, молочные кисели и др. Гомогенизированные консервы можно сочетать с энпитами и другими специализированными продуктами зондового питания, создавая высокопитательные и удобные для зондовых диет смеси. Для приготовления к введению через зонд консервов используют воду, бульоны, жидкие смеси специализированных продуктов зондового питания.
3. Суточный набор продуктов рекомендуемых Институтом питания АМН СССР для зондовых диет: молоко сухое цельное — 150 г, яйца — 2 штуки, сухая молочная смесь «Малыш» с гречневой мукой — 400 г; консервы: пюре из моркови — 200 г, из зеленого горошка — 100 г, из абрикосов — 100 г; соки: яблочный — 400 г, виноградный — 200 г; масло растительное — 30 г, сахар — 100 г, жидкость до 2,5 л. В наборе около 130 г белка, 125 г жира, 365 г углеводов, 3100 ккал.
4. Для зондовых диет можно на короткий срок использовать упрощенную питательную смесь следующего состава (на сутки): молоко — 1,5 л, масло растительное — 10 г, сахар 150 г, яйца — 4 штуки. В смеси 67 г животного белка, 110 г легкоперевариваемых жиров, 220 г простых углеводов; 2100 ккал. Смесь распределяют на 5 приемов. В неё вводят 100 мг аскорбиновой кислоты.
Источник
Правила питания через зонд
Принимая пищу, пациенты могут испытывать очень сильные болевые ощущения в ротовой полости, поэтому начинают ограничивать себя в еде. Если вы заметили, что стали употреблять меньше пищи и жидкости, то незамедлительно сообщите об этом лечащему врачу. Поскольку такие изменения в питании могут привести к потере веса и нарушению работы всех органов и систем организма, и в далеко зашедших случаях приходится прерывать лечение, что крайне нежелательно. Чтобы этого избежать, еще до начала лечения необходимо решить вопросы, связанные с питанием. Для этого врач оценивает состояние пациента и прогнозирует его силы и общий статус, оценивает степень дисфагии – нарушения прохождения пищи по пищепроводящим путям из-за опухолевого процесса.
В некоторых ситуациях врач до начала химиолучевого лечения принимает решение об организации зондового питания: временной установке назогастрального зонда либо эндоскопической гастростомы.
Основная цель установки зонда – изолировать ротовую полость от контакта с пищей, что, в свою очередь, дает возможность сохранить целостность слизистых оболочек в ротовой полости и не травмировать обожженные ткани. Многие пациенты боятся и стараются избежать этой процедуры, но, по отзывам тех, кому пришлось с этим столкнуться, зонд — это спасение. Более того, многие пациенты, оценивая свое состояние, сами приходят к выводу, что им необходимо установить зонд. В этом случае необходимо подробно обсудить ситуацию с лечащим врачом.
Предлагаем ознакомиться с информацией, которая разъяснит, как жить с зондом, и, надеемся, что она развеет ваши опасения.
Существует два вида зондов для питания – назогастральный зонд и гастростома.
Для чего и в каких случаях организуют зондовое питание?
Как правило, зонд устанавливают для приема пищи:
- при невозможности достаточного питания через рот в процессе лучевого лечения (болевые ощущения, отек);
- при необходимости изоляции полости рта от приема пищи (мукозит III степени);
- при нарушении глотания и риске развития аспирационной пневмонии;
- после операций на гортани, пищеводе (в данной ситуации зонд необходим также для декомпрессии).
Положительные стороны питания через зонд:
- Вы сможете принимать достаточное количество пищи независимо от аппетита и вкуса, как известно, во время лечения аппетит часто снижен, а вкусовые ощущения искажены.
- Пища не будет раздражать слизистую полости рта и провоцировать болевые ощущения.
- Ваше состояние не осложнится аспирационной пневмонией.
- Вы не потеряете вес и свои силы.
- Вы сможете продолжать лечение без перерыва.
Помните, что правильное и достаточное питание снижает количество осложнений лечения и позволяет пройти полностью лучевую терапию в запланированный срок с удовлетворительным самочувствием.
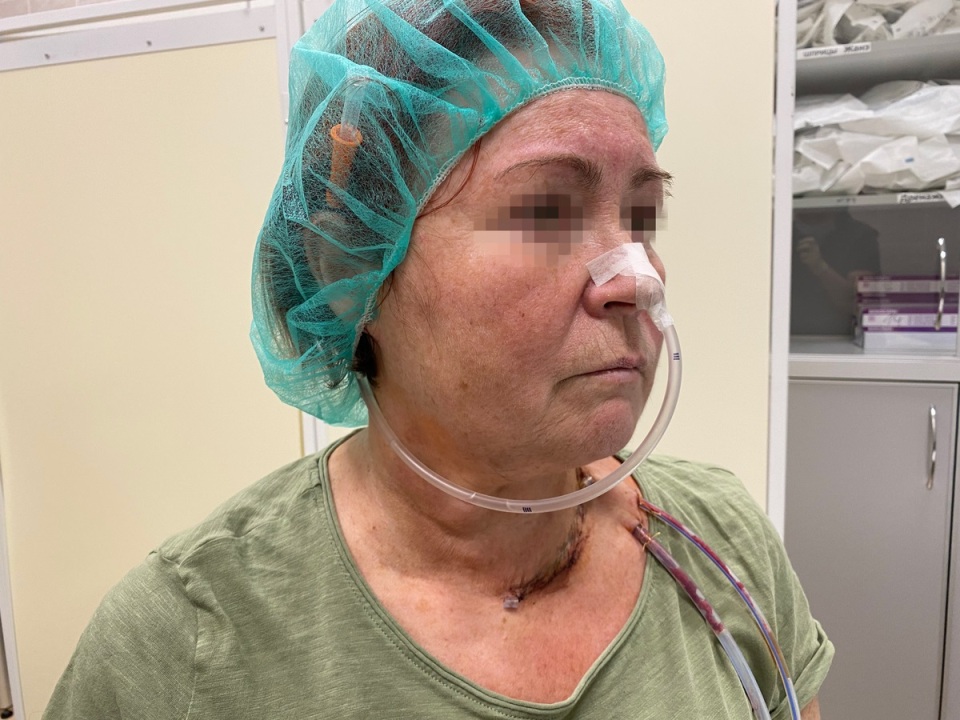
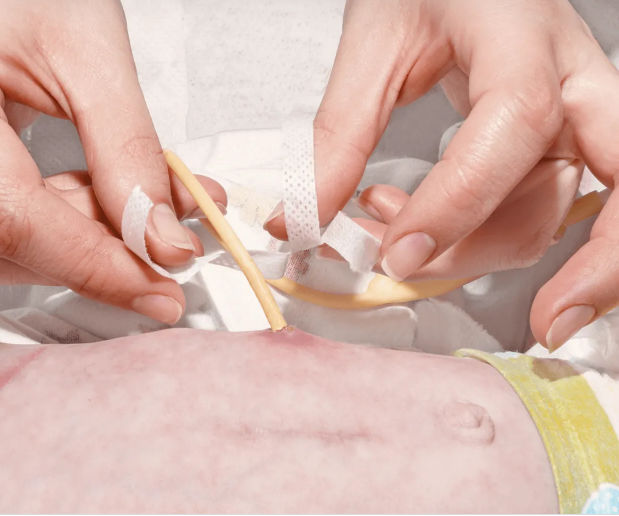
Что такое назогастральный зонд?
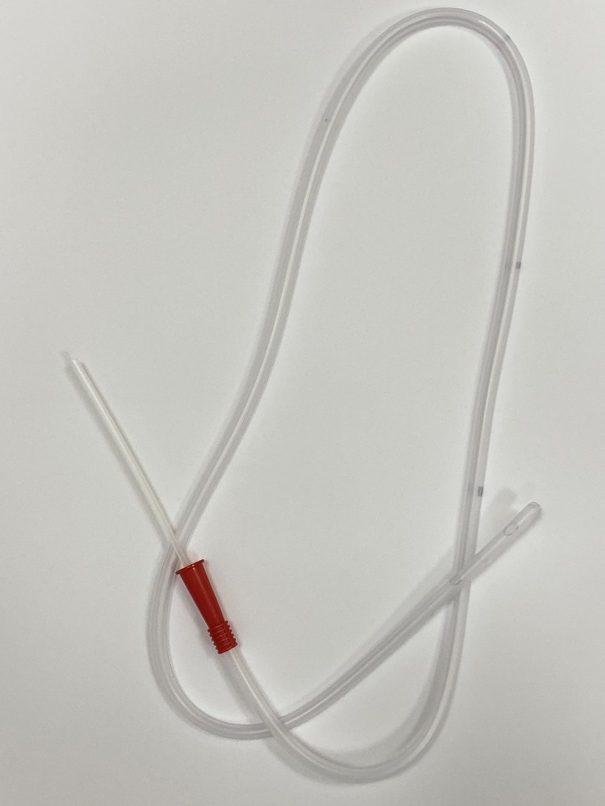
Это трубка из специального нетоксичного материала. Конец зонда гладкий, запаян и закруглен, чтобы не травмировать слизистую, а по бокам – округлые отверстия для облегчения введения питания в зонд.
Зонды бывают разных размеров, и врач выбирает подходящий для каждого пациента. На зонде есть отметки, указывающие на его длину, по ним можно контролировать его расположение. Устанавливается зонд на различные сроки – до трех недель. Если предстоит более длительное зондовое питание, то проводят чрескожную эндоскопическую гастростомию.
Как проходит постановка назогастрального зонда?
Эту манипуляцию выполняет лечащий врач или врач отделения эндоскопии, когда есть необходимость в эндоскопическом контроле. Зонд под местной анестезией заводится через носовой ход в глотку и медленно продвигается в желудок, при этом пациент помогает врачу, делая глотательные движения. При постановке не нужно оказывать сопротивление, поскольку это приносит еще больший дискомфорт.
Что вы будете чувствовать?
Возможны несильные болевые ощущения в полости носа, глотке и рвотные позывы, но это испытывают не все пациенты. Важно слушать команды врача и правильно дышать ртом. Почти все пациенты удовлетворительно переносят и данную манипуляцию, и лечение с установленным зондом. Не волнуйтесь, носовое дыхание сохранится. Иногда требуется 2-3 дня, чтобы привыкнуть к зонду. В крайних случаях доктор может назначить обезболивающие, противорвотные препараты и спазмолитики. В первое время нужно прислушаться к себе и понять, в каком положении вам лучше находиться, чтобы снизить дискомфорт в данной зоне. Главное – сохранять спокойствие и не забывать, что это необходимая и временная мера. По мнению многих пациентов, их страхи перед постановкой зонда были сильно преувеличены.
Особенности питания через назогастральный зонд
Будет ли мешать назогастральный зонд лучевому лечению?
Зонд не является препятствием для лучевого лечения.
Как удобнее носить назогастральный зонд?
Можно приобрести спортивную повязку на голову или сшить повязку из широкой резинки. Зонд в нерабочем положении заправляется под нее. Выходя на улицу, можно надевать медицинскую маску.
Особенности питания через гастростому
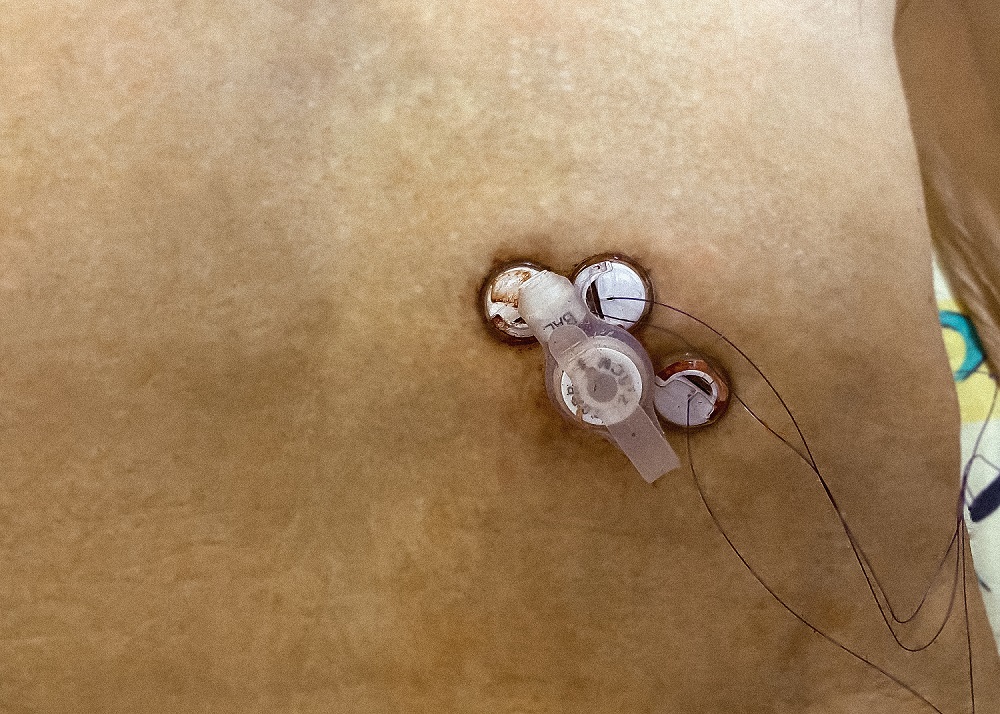
Что такое гастростома?
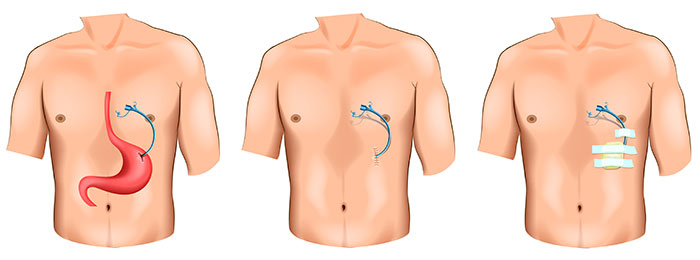
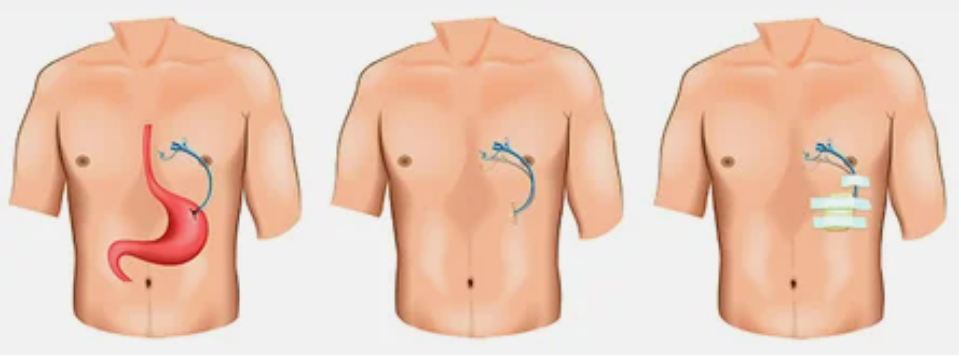
Чрескожная гастростома – это специальная система для питания через переднюю брюшную стенку и искусственный вход в полость желудка.
Как проходит чрескожная эндоскопическая гастростомия?
- Вся процедура выполняется под наркозом. На первом этапе проводится эзофагогастродуоденоскопия для исключения патологии верхних отделов желудочно-кишечного тракта, препятствующих установке гастростомы.
- Врач-эндоскопист, выполняющий осмотр желудка, определяет наиболее удобное место для установки гастростомы (передняя стенка нижней трети тела желудка) и обозначает «подсветкой» эндоскопа место установки гастростомы на коже.
- Врач-ассистент, ориентируясь на эндоскопическую «подсветку», проводит небольшой (около 7-9 мм) разрез в месте планируемой установки гастростомы и вводит тонкий пластиковый остроконечный стержень в желудок.
- Стержень внутри имеет канал, по которому в просвет желудка вводится проводник. Врач-эндоскопист захватывает проводник щипцами и, извлекая эндоскоп, выводит нить из желудка и пищевода в ротовую полость пациента. Другой конец нити удерживается врачом-ассистентом.
- К выведенной части проводника прикрепляется трубка гастростомы. Врач-ассистент, натягивая нить с противоположного конца, обеспечивает движение гастростомической трубки по пищеводу в желудок. При этом трубка гастростомы выводится на поверхность кожи и фиксируется к ней пластинкой, а плоская резиновая часть (канюля гастростомической трубки) плотно прижимается к стенке желудка изнутри. Таким образом, передняя стенка желудка оказывается соединенной с кожей передней брюшной стенки, а по пластиковой трубке можно вводить воду и питательные смеси непосредственно в просвет желудка.
- Длительность этой миниинвазивной процедуры – около одного часа, она проводится под постоянным эндоскопическим контролем для того, чтобы избежать осложнений.
- В течение первых суток с момента установки гастростомы не следует вводить через нее питательные смеси или любые другие жидкости.
Что вы будете чувствовать?
Возможны небольшие болевые ощущения, которые легко снимаются обезболивающими препаратами, назначенными лечащим врачом.
Важно: питание через гастростому можно начинать только после разрешения лечащего врача. Количество пищи и частота введения в первые дни оговариваются дополнительно!
Как ухаживать за гастростомой?
- Регулярно меняйте стерильный перевязочный материал, размещенный вокруг места разреза между кожей и ограничителем. В течение первой недели перевязки осуществляют ежедневно, а затем – через день. Участок кожи вокруг стомы и фиксирующее устройство должны быть хорошо просушены. Каждый день поворачивайте пластиковый зонд на 180 градусов вокруг своей оси и двигайте его вверх и вниз на 1,0-1,5 см, чтобы он не прилипал к стенкам стомы.
- Следите за тем, чтобы внешний фиксирующий диск находился на расстоянии не менее чем 5 мм от поверхности кожи. Если вы набрали или снизили вес, возникает необходимость ослабить или затянуть фиксирующее устройство.
- После каждого приема пищи промывайте трубку гастростомы 20-40 мл воды. Зонд необходимо промывать через каждые 8 часов, даже если вы не вводили через него питательные смеси. Обработайте влажной салфеткой, а затем просушите кожу вокруг стомы и фиксатор, чтобы избежать инфицирования. Спросите у лечащего врача, какие именно дезинфицирующие средства для обработки кожи вам следует использовать.
- Если гастростомическая трубка выпала, срочно обратитесь к лечащему врачу.
Какую пищу можно принимать?
Пищу можно принимать только в жидком виде (консистенции сливок) и без комочков, чтобы не засорилась трубка. Помните, что еда должна быть с достаточным количеством качественного белка и полезными жирами (сливочное и растительное масло). Суточная калорийность должна составлять примерно 2000 ккал. Объем суточной нормы делится на равные порции по 150-200-300 мл, вводится каждые 2-3-4 часа и составляет примерно 2000 мл. Температура вводимой пищи должна быть примерно 40-45 градусов (исключение специализированные смеси, которые употребляются при комнатной температуре).
Основные блюда: блендерированные (тщательно измельченные) нежирные отварные овощи, разведенные бульоном, мясо, птица; жидкие протертые каши с добавлением сливочного масла.
Можно использовать детское мясное, овощное и фруктовое питание, разводя их до соответствующей консистенции сливками или бульоном. Также используйте молоко, кисломолочные продукты, сметану. Вареные яйца также можно измельчать и добавлять в пищу. В качестве питья можно использовать компоты, морсы, соки.
В нашем лечебном учреждении зондовый стол для вас приготовят на кухне. Лечащий врач при необходимости назначит нутритивную поддержку в виде готовых специализированных смесей и часть дневного рациона можно будет заменить ими. Также вы можете использовать свой блендер и самостоятельно готовить необходимые смеси из блюд, предложенных на общий стол. Принимая разведенную пищу, вы не нуждаетесь в дополнительном приеме жидкости, если не испытываете жажды, тем более что после каждого приема пищи необходимо промыть зонд 50-60 мл теплой воды.
Если у вас есть любимая еда или напиток (чай, кофе), то не отказывайте себе в удовольствии и добавляйте их к своему рациону.
Чем принимать пищу?
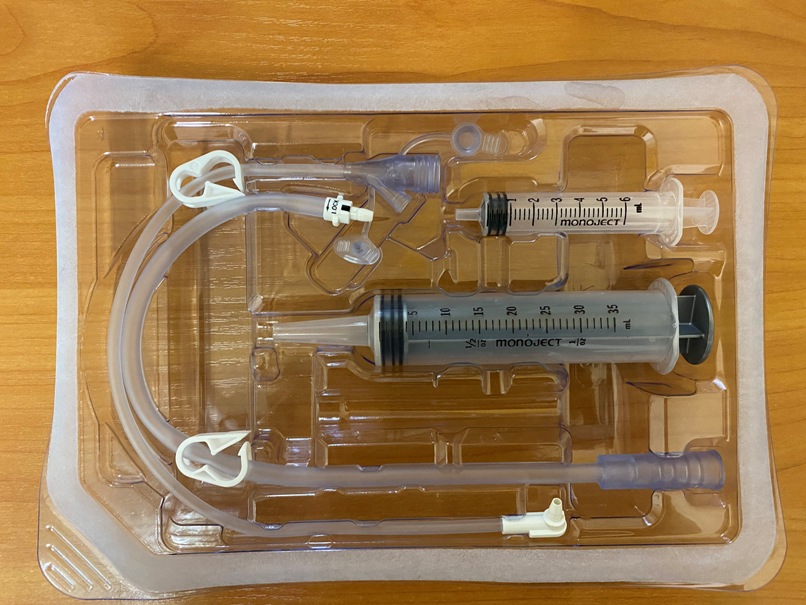
Вам выдадут два шприца Жане (150 мл), и теперь они будут служить в качестве посуды.
Что необходимо подготовить для приема пищи?
Вам понадобятся:
- готовая смесь, её температура должна быть примерно 40 градусов;
- питьевая вода комнатной или чуть теплее температуры;
- 2 шприца Жане;
- 2 емкости объемом 200 и 500 мл (бокал, кружка, стакан);
- ложка;
- салфетка;
- блендер (по желанию, для опытных пользователей).
Основные принципы зондового питания
- Перед приемом пищи обязательно проверяйте расположение назогастрального зонда и гастростомической трубки. Назогастральный зонд может легко выпасть. Запомните, какой он у вас длины, на какой отметке расположен зонд (отметки указаны на самом зонде). Гастростомическая трубка обычно фиксирована специальными внешними дисками, которые устанавливаются во время ее введения врачами -эндоскопистами.
- Введение пищи через зонд начинайте медленно. Если возникнут кашель или неприятные ощущения, то введение следует прекратить и позвать медсестру.
- Помните, что чем гуще еда, тем сложнее ее вводить – выбирайте самую удобную для вас консистенцию.
- Постепенно наращивайте разовый объем введенной пищи в зонд, ориентируясь на свои ощущения. Начинайте со 100-150 мл за прием каждые 2 часа и доводите в течение 2-3 дней до 300-400 мл (это примерно глубокая тарелка) в обычном режиме питания. За сутки должно получиться 2-2,5 л полезной еды вместе с жидкостью для промывания зонда.
- Вводите еду так медленно, как если бы вы ели эту порцию ложкой в обычной жизни.
- После еды промойте зонд теплой водой (примерно 50 мл).
- Постарайтесь не ложиться после еды примерно 60 минут.
- Следите за состоянием фиксирующей повязки. Если она размокла, следует обратиться к медсестре. Как правило, это требуется делать через день.
Последовательность действий при приёме пищи через зонд или гастростомическую трубку:
- Вымойте руки.
- Приготовьте или получите готовую смесь в необходимом количестве (используйте подготовленную емкость).
- Оцените визуально и с помощью ложки густоту и наличие комочков. Если смесь густая, то доведите ее до нужной консистенции бульоном или другой подходящей жидкостью. Комочки следует удалить.
- Убедитесь, что еда негорячая.
- Наберите в один шприц необходимое количество еды, в другой 50-60 мл воды (не пытайтесь выдавить весь воздух из шприца, обычно это заканчивается пятнами на стенах и на потолке, пузырек воздуха в питании не опасен!)
- Проверьте по метке, не изменилось ли расположение зонда или гастростомической трубки!
- Постелите пеленку на грудь (если у вас назогастральный зонд) и колени.
- Выньте заглушку из назогастрального зонда, либо откройте кран гастрстомической трубки, положите ее рядом.
- Подсоедините шприц, не дергая зонд или трубку гастростомы.
- Медленно начинайте введение смеси и следите за своими ощущениями. Придерживайте пальцами соединение зонд-шприц.
- Замените пустой шприц на шприц с водой и промойте зонд или гастростомическую трубку под давлением, чтобы хорошо его отчистить.
- Во время замены шприца или окончания промывки держите назогастральный зонд кончиком вверх на уровне рта, чтобы не вытекала введенная пища.
- Закройте зонд заглушкой, у гастростомической трубки также есть ключ для перекрытия просвета после приема пищи.
- Зафиксируйте назогастральный зонд под повязкой, перекройте гастростомическую трубку.
- Остатки смеси утилизируйте в ведро для пищевых отходов.
- Шприцы в разобранном виде необходимо промыть как обычную посуду и оставить для просушки.
- Вымойте руки.
Как принимать таблетки через зонд или гастростому?
Если вы принимаете таблетки, то их также можно вводить через зонд в толченом и разведенном виде. В каждом конкретном случае нужно посоветоваться с лечащим врачом.
Нестандартные ситуации:
- Если засорился зонд или трубка гастростомы, попробуйте промыть их теплой водой, двигая поршень туда-обратно. Не давите слишком сильно! Сообщите о проблеме медсестре.
- Если шприц пришел в негодность, обратитесь к медсестре.
- Если питание через зонд вызвало у вас диарею, сообщите об этом медсестре или лечащему врачу.
Заключение
Мы постарались ответить на самые частые вопросы о зондовом питании. Но поскольку каждый человек индивидуален, могут возникнуть ситуации, не описанные в нашей памятке. Мы, врачи и медсестры отделения опухолей головы и шеи, на протяжении всего лечения будем рядом с вами и готовы помочь в любой, даже самой нестандартной ситуации.
Использованная литература:
1. Гроздова Т.Ю.Диетотерапия до и после операции [Электронный ресурс] /Т.Ю.Никитина//Практическая диетология.-2013.-№3.
Авторы:
Медсестринский состав отделения ОГШ НМИЦ онкологии им. Н.Н. Петрова:
- Корнеева Ольга Сергеевна
- Василькова Наталия Сергеевна
- Степанова Елена Николаевна
- Кабанова Лариса Валерьевна
- Норочевская Инга Васильевна
- Полякова Оксана Николаевна
- Игнашова Надежда Борисовна
Под редакцией:
Раджабова З.А.
Заведующий отделением опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова,
врач-онколог, научный сотрудник, кандидат медицинских наук, доцент
Источник