Неантибактериальная терапия и профилактика острого и рецидивирующего цистита: существующие варианты и перспективы
С.С. Красняк
НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина — филиал ФГБУ «НМИЦ радиологии» Минздрава России
Инфекции мочевыводящих путей были впервые задокументирована в Египте в 1550 г. до н.э. и до сих пор рецидивирующая инфекция мочевыводящих путей (рИМП) у взрослых женщин является одной из наиболее распространенных бактериальных инфекций на планете [1]. Бактерии из влагалища или фекалий заселяют периуретральную область, затем мочевой пузырь, вызывая симптомы цистита. Риск инфицирования мочевыводящих путей (ИМП) в течение жизни у взрослых женщин составляет около 40%, а заболеваемость достигает пика на третьем и девятом десятилетиях. Ежегодная заболеваемость однократным эпизодом ИМП составляет 3%, причем до 44% из этих женщин переносят рецидив в течение 1 года [2,3].
Хотя рецидивирующие ИМП, как правило, не угрожают жизни, высокая заболеваемость значительно увеличивает расходы на медицинское обслуживание и оказывает негативное влияние на качество жизни пациентов [4].
Диагностика и лечение ИМП в мире обходятся в несколько миллиардов долларов в год, из них только в Соединенных Штатах — около 2 миллиардов долларов в год [5].
МАТЕРИАЛЫ И МЕТОДЫ
Текущая обзорная статья была нацелена на описание перспективных терапевтических стратегий для лечения и профилактики ИМП. С этой целью были исследованы различные базы данных, в том числе Google Scholar, база данных Cochrane, PubMed и т. д. Поиск проводился по ключевым словам «профилактика», «рецидивирующие инфекции мочевых путей», «D-манноза», «проантоцианидины», «арбутин». Было проанализировано более 50 наиболее интересных и значимых статей.
РЕЗУЛЬТАТЫ
Этиология и патогенез
Основным возбудителем неосложненных инфекций мочевыводящих путей (НИМП) является уропатогенная E. coli, выявляемая у 65-90% пациентов. Реже возбудителями ИМП могут быть S. saprophyticus, P. mirabilis, Enterococcus spp., Klebsiella spp. и другие представители семейства Enterobacteriaceae.
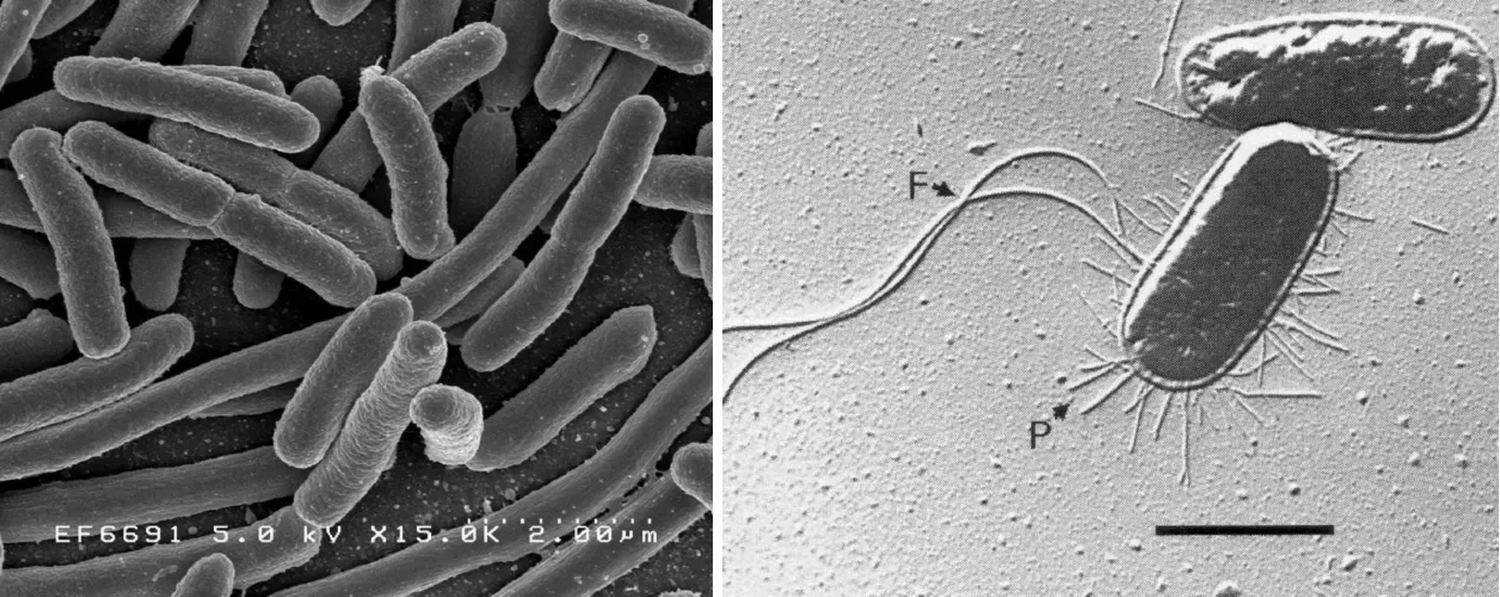
Важным фактором вирулентности уропатогенных штаммов E. coli и других представителей семейства Enterobacteriaceae является способность к адгезии уроэпителию с помощью особых биомолекул – адгезинов – фимбрий типа S, L, пили 1 типа, О- и К, антигены полисахаридной капсулы микроба, а также РАР-пили (pyelonephritis-associated P pili) и адгезина FimH (рис. 1). Проникновение уропатогенов в мочевыводящие пути происходит восходящим, реже – нисходящим (гематогенным) путем. Спектр возбудителей гематогенных ИМП ограничен и представлен обычно относительно редкими микроорганизмами, такими как S. aureus, Candida, Mycobacterium tuberculosis.
Рис. 1. E.coli: слева – сканирующая электронная микроскопия; справа – трансмисионная электронная мироскопия, видны нитевидные фимбрии (F – пили, P – жгутики)
Fig. 1. E.coli: on the left — scanning electron microscopy; on the right — transmission electron microscopy, filamentous fimbriae visible. (F — pili, P — flagella)
Факторы риска рецидифирующей ИМП
Факторы риска рецидивирующей ИМП различаются у женщин в репродуктивном возрасте и в постменопаузе. У женщин репродуктивного возраста преобладают поведенческие факторы риска, такие как частота половых актов, смена полового партнера, использование спермицидов и диафрагмы в качестве методов контрацепции [6– 9]. Было обнаружено, что все эти факторы риска усиливают вагинальную и уретральную колонизацию кишечной палочкой [9]. В одном из хорошо обоснованных исследований типа «случай-контроль» женщин в возрасте 18–30 лет с рецидивирующими ИМП сравнивали с женщинами, у которых не было ИМП в анамнезе [10].
Первые в десять раз чаще имели сексуальные контакты более девяти раз в месяц в предыдущем году, почти в два раза чаще использовали спермициды в предыдущем году и сообщали о большем количестве сексуальных партнеров. Не поведенческие факторы риска, такие как материнская история ИМП, предыдущий случай ИМП в возрасте младше 15 лет и более короткое расстояние между уретрой и анусом, позволяют предположить, что генетика и анатомия таза также играют важную роль [8,11]. Кроме того, недавнее ретроспективное исследование показало, что у женщин в пременопаузе с рецидивирующими ИМП также значительно ниже уровень 25-гидроксивитамина D, что свидетельствует о его дефиците [12].
Для женщин в постменопаузе факторы риска заметно различаются и включают дефицит эстрогена, цистоцеле, урогенитальные операции в анамнезе, большой объем остаточной мочи и предшествующую ИМП [9]. Эти женщины также имеют относительное истощение уровня лактобацилл во влагалище и увеличение доли кишечной палочки по сравнению с женщинами в репродуктивном возрасте. Это возрастное изменение нормальной микрофлоры влагалища, особенно потеря лактобацилл, продуцирующих перекись водорода, может предрасполагать женщин к колонизации кишечной палочкой во время полового акт, а также к ИМП [13,14].
Профилактика ИМП
Антибактериальная профилактика
Профилактическое лечение рИПМ длительными курсами антимикробной терапии с низкими дозами является стандартной практикой, и крупнейший мета-анализ, проведенный Кокрановским сотрудничеством, показывает, что это снижает частоту рецидивов до 80% [15]. Это исследование, посвященное изучению эффективности профилактического применения антибиотиков, выявил снижение симптоматической ИМП на 85% по сравнению с плацебо (ОР 0,15, 95% ДИ от 0,08 до 0,28). Данный мета-анализ включал 19 исследований с информацией об исходах у 1120 женщин. Авторы пришли к выводу, что непрерывная антибиотикопрофилактика в течение 6–12 месяцев снижает частоту ИМП во время профилактики по сравнению с плацебо. Однако в группе, получавшей антибиотики, было выявлено больше побочных эффектов, включая вагинальный и оральный кандидоз и желудочно-кишечные симптомы. Только два исследования показали, что при последующем наблюдении частота симптоматических ИМП после применения антибиотиков для лечения была такого же уровня, как у женщин, получавших плацебо. Это, однако, предполагает, что преимущества антибиотиков не сохраняются после прекращения лечения.
Вместе с тем, широкое и неадекватное применение антибиотиков являются основной движущей силой в развитии устойчивости к антибиотикам и могут привести к устойчивости не только микроорганизмов-возбудителей рИПМ, но и комменсальной флоры [16]. Предыдущие рандомизированные исследования продемонстрировали трехкратное увеличение частоты резистентности к противомикробным препаратам по сравнению с плацебо. Несколько исследований подтвердили появление резистентных организмов в фекальном резервуаре и моче у женщин, которые принимают пролонгированные антибиотики [17,18]. Наблюдаемая картина резистентности ограничивалась не только назначенным антибиотиком, но и целым рядом других антибиотиков, обычно используемых для лечения симптоматической ИМП. Кроме того, обнаружение резистентных микроорганизмов может произойти уже после нескольких недель профилактической антибиотикотерапии [18].
Использование эффективных стратегий профилактики ИМП без антибиотиков снизит риск появления у пациентов резистентных микроорганизмов и последующей трудно поддающейся лечению клинической инфекции, вызванных этими бактериями. Частота мультимикробной резистентности к противомикробным препаратам у женщин в постменопаузе, страдающих от рИПМ, составляет около 25%, и было показано, что она увеличивается до более чем 80% после пролонгированных антибиотиков [5].
Целесообразность использования профилактических методов лечения рИМП без антибиотиков была подчеркнута в недавних руководствах Великобритании, Европы и США по сокращению «побочного ущерба» от использования антибиотиков путем минимизации риска развития резистентности [19]. Лидеры мнений на страновом и на международном уровне включают это в рекомендации по предотвращению избыточного применения антибиотиков и разумном назначение антибиотиков в качестве ключевых компонентов планов действий и стратегий по снижению устойчивости к противомикробным препаратам [20]. Безусловно необходимы тщательно спланированные научные исследования, обеспечивающие надежные доказательства, по крайней мере, эквивалентной эффективности неантибиотического лечения, для того, чтобы дополнительно информировать авторов рекомендаций и политиков и обосновывать рекомендации по альтернативным методам лечения, избегая длительного применения антибиотиков.
Изменения образа жизни
Пациенток следует обучать и информировать о поведенческих факторах риска рецидивирующих ИМП, таких как сексуальная активность [21]. Аналогично, женщинам в пременопаузе, применяющим спермициды или вагинальные диафрагмы, должны быть предложены альтернативные формы контрацепции [22]. Следует отметить, что в ряде исследований не удалось выявить какуюлибо связь между рецидивирующими ИМП и особенностями мочеиспускания до или после полового акта, частотой мочеиспускания, привычками отсроченного мочеиспускания, схемами интимной гиигены, спринцеванием, использованием гидромассажных ванн, жемчужных ванн, индексом массы тела (ИМТ), использования плотной одежды, типа нижнего белья, ездой на велосипеде и объемом потребляемой жидкости [8,10]. Следовательно, пациенты должны быть проинформированы о таких мифах.
Пищевые привычки
Исследователи обнаружили, что некоторые диетические факторы также связаны с пониженным риском ИМП, включая количество потребляемого свежего сока, особенно ягодного сока. В одном из интервенционных исследований было показано, что частое употребление свежих соков, особенно ягодных соков, и кисломолочных продуктов, содержащих пробиотические бактерии, было связано со сниженным риском рецидива ИМП: отношение рисков (ОР) возникновения ИМП составляло 0,66 (95% ДИ: 0,48 — 0,92) для 0,2 л свежего сока. При этом употребление ягодного сока по сравнению с другими соками дает ОР 0,28 (95% ДИ: 0,14 — 0,56). Употребление кисломолочных продуктов 3 раза в неделю и более дало ОР 0,21 (95% ДИ: 0,06 — 0,66) относительно потребления
Источник
Применение препаратов клюквы у больных с рецидивирующей мочевой инфекцией
В статье представлен обзор актуальной литературы, посвященной применению препаратов клюквы у пациенток с рецидивирующей мочевой инфекцией, обсуждены вопросы фармакотерапии, фармакодинамики и безопасности указанных препаратов.
Кроме того, приведены результаты исследования, проведенного на базе кафедры урологии МГМСУ, по применению препарата клюквы Монурель у пациентов с рецидивирующей мочевой инфекцией. Анализ клинических рандомизированных контролируемых исследований, а также собственные результаты, полученные при применении стандартизированного препарата клюквы Монурель, свидетельствуют об эффективном протективном действии препаратов клюквы в отношении мочевой инфекции (содержание проантоцианидинов не менее 36 мг/сут).
- КЛЮЧЕВЫЕ СЛОВА: урология, нефрология, рецидивирующая мочевая инфекция, клюква, Монурель, фармакотерапия, фарминдустрия
В статье представлен обзор актуальной литературы, посвященной применению препаратов клюквы у пациенток с рецидивирующей мочевой инфекцией, обсуждены вопросы фармакотерапии, фармакодинамики и безопасности указанных препаратов.
Кроме того, приведены результаты исследования, проведенного на базе кафедры урологии МГМСУ, по применению препарата клюквы Монурель у пациентов с рецидивирующей мочевой инфекцией. Анализ клинических рандомизированных контролируемых исследований, а также собственные результаты, полученные при применении стандартизированного препарата клюквы Монурель, свидетельствуют об эффективном протективном действии препаратов клюквы в отношении мочевой инфекции (содержание проантоцианидинов не менее 36 мг/сут).
Мочевая инфекция – одна из самых распространенных бактериальных амбулаторных и госпитальных инфекций. По данным статистики, в США эпизоды мочевой инфекции ежегодно переносят около 11% всех женщин старше 18 лет. 40–50% взрослых женщин имеют как минимум один эпизод острой мочевой инфекции в жизни. Наиболее часто заболевание встречается в возрастной группе 18–24 года, причем частота возникновения варьирует от 1 до 5 эпизодов в год [1]. В возрастной группе 18–39 лет риск повторного эпизода мочевой инфекции не позднее шести месяцев после завершения первичного эпизода составляет 24% [2]. Около 5% пациенток после первичного острого эпизода мочевой инфекции переносят неоднократные обострения заболевания в течение следующего года.
Известно, что основным предрасполагающим фактором для рецидива мочевой инфекции у женщин 18–39 лет является повышенная сексуальная активность наряду с эпизодом мочевой инфекции в анамнезе. В группу риска развития мочевой инфекции входят беременные, пожилые пациенты и пациенты с нейрогенным мочевым пузырем [3].
В настоящее время отмечается повсеместный рост резистентности уропатогенов к различным антибактериальным препаратам [4–8]. Основной и важнейшей причиной повышения резистентности микроорганизмов к антибактериальным препаратам, равно как и развития побочных эффектов в виде нарушения нормального микробиоценоза организма, являются длительные и повторные курсы антибиотикотерапии. Между тем очень часто пациентам с рецидивирующей мочевой инфекцией назначаются повторные курсы антибактериальной терапии как с лечебной, так и с профилактической целью. В этой связи в настоящее время особенно остро ощущается потребность альтернативного подхода к профилактической терапии, исключающей применение антибактериальных препаратов. Одним из таких направлений, рекомендуемых Европейской ассоциацией урологов, является применение препаратов, содержащих проантоцианидины клюквы.
Лечебные и профилактические свойства клюквы
Плоды клюквы (Vaccinium macrocarpon, Vaccinium oxycocus и Vaccinium eruthrocarpum) – растения семейства вересковых – на протяжении длительного времени используются в качестве лечебного средства при наличии проблем с мочеиспусканием. Плоды клюквы, а также препараты на ее основе являются одними из самых часто применяемых растительных средств во всем мире. Так, в 1997 г. клюква вошла в первую десятку растительных средств, продаваемых в США [9]. Используются как свежие цельные ягоды, так и желатинизированные продукты, соки (как правило, 10–25% в объемном отношении натурального сока), препараты, содержащие экстракт клюквы с различными добавками.
Начиная с 1920-х гг. было распространено мнение, что лечебное и профилактическое действие клюквы связано с ацидификацией мочевых путей на фоне ее приема. Данное предположение было опровергнуто в 1959 г. [3]. В 1984 г. была обнаружена способность препаратов клюквы вступать во взаимодействие с адгезированными на эпителиальных клетках колониями микроорганизмов, что потенциально предотвращало развитие мочевой инфекции [3]. В 1989 г. были идентифицированы проантоцианидины группы А (ПАЦ), обладающие ингибирующим потенциалом в отношении адгезивной способности Р-фимбрий E. coli к клеткам уротелия [10]. В том же году был досконально изучен состав клюквы и обнаружены сотни иных составляющих (органические кислоты, флавоноиды и иридоидные гликозиды), потенциальная антиадгезивная способность которых пока не изучена.
Следует отметить, что анализ многочисленных исследований in vitro показал, что ни клюквенный сок, ни выделенные из него ПАЦ не обладают собственной антибактериальной активностью в отношении широкого спектра бактерий, в том числе E. coli [3]. Однако, по данным многочисленных экспериментальных исследований in vitro, препараты клюквы препятствовали адгезии бактерий, включая E. coli, на различных поверхностях, в том числе и клеточных. Так, препараты клюквы блокировали бактериальное прикрепление к клеткам яичника китайского хомячка, клеткам эпителия полости рта, гидроксиапатиту, поверхности, покрытой коллагеном I типа/фибриногеном/сывороткой человека, и искусственно созданным моделям из боросиликатного стекла и поливинилхлорида [3]. При этом в большинстве исследований изучались уропатогенные штаммы E. сoli с фимбриями I- и P-типов: было показано, что клюква препятствует адгезии этих бактерий. Адгезия как мочевых изолятов Proteus spp. и P. aeruginosa, так и изолятов S. aureus, S. typhimurium и E. faecalis на поверхностях также может ингибироваться клюквой. Следует отметить, что в большинстве подобных исследований в качестве поверхностей использовались клетки эпителия мочевыводящих путей человека [3].
Способность препаратов клюквы ингибировать адгезию уропатогенных штаммов E. сoli на уротелий продемонстрирована в целом ряде клинических исследований [3]. В настоящее время стало известно, что основным механизмом данного феномена является способность ПАЦ дозозависимо ингибировать адгезию патогенов на различных поверхностях за счет связывания и блокады бактериальных фимбрий I- и Р-типов [12]. Это приводит к тому, что ПАЦ селективно угнетают продукцию биопленок на поверхности уротелия. Биопленки, продуцируемые патогенами полости рта и уропатогенными штаммами E. сoli, по-видимому, чувствительны к ПАЦ, в то время как биопленки, продуцируемые P. mirabilis, – нет [12]. При этом из всех ПАЦ клюквы наиболее выраженной антиадгезивной активностью обладает тримерный А-тип ПАЦ [7]. Таким образом, механизм профилактического и лечебного действия ПАЦ клюквы при инфекциях мочевых путей может заключаться в следующем [13]:
- ПАЦ ингибируют связывание уропатогенов с фимбриями Р-типа посредством маннозоспецифичных, лектиноподобных структур с маннозоподобными остатками на клетках слизистой оболочки (ингибирование Р-фимбрий обратимо);
- ПАЦ, по некоторым данным, способствуют отделению Р-фимбрий от бактерий. В то же время другие исследователи утверждают, что плотность Р-фимбрий не меняется;
- ПАЦ ингибируют I-фимбрии (один из возможных механизмов).
Применение препаратов клюквы при мочевой инфекции
Был проведен целый ряд исследований по изучению фармакокинетики препаратов клюквы, в одном из которых после приема добровольцами 480 мл клюквенного сока (94,47 мг ПАЦ) максимальная концентрация ПАЦ в плазме крови достигалась через 1–4 часа и составляла 0,56–4,64 нмоль/л [14]. При этом 6 из 12 проантоцианидинов, идентифицированных в клюкве, обнаруживались и в моче. В другой работе после приема добровольцами 200 мл клюквенного сока максимальная концентрация ПАЦ в моче наблюдалась через 3–6 ч после приема сока, в течение первых 12 часов ПАЦ практически полностью выводились с мочой [15]. Однако ферменты биотрансформации и транспортеры ПАЦ неизвестны. Изучена фармакокинетика и некоторых других компонентов клюквы: феноловых кислот, флавоноидов, салициловой кислоты. Так, о флавоноидах клюквы известно, что они могут являться субстратами транспортеров (SGLT1, MRP2, MRP3) и цитохромов Р-450 [16].
В 2008 г. был опубликован обзор клинических исследований применения продуктов клюквы у пациентов с мочевой инфекцией [11]. Авторы сделали вывод о том, что клюквенный сок препятствует развитию симптоматической мочевой инфекции (ОШ 0,66; 95% ДИ, 0,47–0,92; 4 исследования), особенно у женщин с рецидивирующей формой заболевания (ОШ 0,61; 95% ДИ, 0,40–0,91; 2 исследования). За период с 2008 по 2012 г. было проведено 13 рандомизированных контролируемых исследований по изучению профилактической способности препаратов клюквы в отношении развития мочевой инфекции. Детальный анализ указанных работ был проведен C.H. Wang и соавт. в 2012 г. [19].
Единственным исследованием с отрицательным результатом является работа С. Barbosa-Cesnik и соавт., в которой не показано какого-либо влияния препаратов клюквы на риск развития рецидивирующей мочевой инфекции среди девочек-подростков [17]. Отрицательный результат может быть обусловлен тем, что авторы использовали клинически значимо более низкое пороговое значение концентрации возбудителя для определения мочевой инфекции – 1000 КОЕ/мл. Данный факт имеет важнейшее значение, поскольку в другом исследовании с привлечением идентичной популяции, выполненном T. Kontiokari и соавт., пороговое значение концентрации возбудителя для определения наличия мочевой инфекции составляло 10 000 КОЕ/мл. В этом исследовании препараты клюквы оказывали выраженный защитный эффект [18]. Кроме того, в исследовании С. Barbosa-Cesnik и соавт. частота развития мочевой инфекции в контрольной группе была почти вдвое меньше, чем в работе группы авторов во главе с T. Kontiokari. С. Barbosa-Cesnik и соавт. объясняют данное различие дополнительным приемом аскорбиновой кислоты и повышенным питьевым режимом пациенток группы контроля.
Во всех остальных работах была подтверждена способность препаратов клюквы оказывать защитное и профилактическое воздействие на развитие мочевой инфекции независимо от формы препарата (сок, таблетки или капсулы). Анализ исследований указал на большую эффективность сока клюквы по сравнению с таблетками или капсулами. Это может быть связано с тем, что пациентки, принимавшие клюквенный сок, потребляли больше жидкости по сравнению с группой пациенток, которым были назначены капсулы или таблетки. Для подтверждения этой гипотезы необходимо проведение исследования, в котором уровень гидратации пациенток обеих групп будет равным.
Несмотря на лучшие результаты от приема сока, имеются данные о нежелательных явлениях на фоне его приема. Так, D.A. Wing и соавт. в своем исследовании сообщили о развитии побочного эффекта от приема значимого объема клюквенного сока у пациенток с сахарным диабетом в виде повышения уровня сахара крови. Более того, в том же исследовании был продемонстрирован еще целый ряд нежелательных побочных эффектов со стороны желудочно-кишечного тракта у пациенток, принимавших препарат клюквы в виде сока [20].
Монурель в комплексной терапии рецидивирующей мочевой инфекции
На кафедре урологии МГМСУ в период с 2011 по 2012 г. изучалась эффективность стандартизированного препарата клюквы Монурель (зарегистрирован как БАД), содержащего 36 мг ПАЦ, у пациенток с рецидивирующей формой мочевой инфекции. В данное проспективное исследование были включены пациентки (n = 21) в возрасте 18–24 лет, перенесшие более 2 эпизодов мочевой инфекции за предшествующие 6 месяцев и имеющие на момент включения в исследование симптомы неосложненной инфекции нижних мочевых путей. Бактериологическим пороговым значением являлось наличие положительного результата бактериологического исследования мочи (более 1000 КОЕ/мл).
Всем пациенткам была проведена антибактериальная терапия препаратами, определенными по результатам проведенного бактериологического исследования. Одновременно всем пациенткам был назначен препарат Монурель по схеме: 1 капсула 1 раз в день. По завершении курса антибактериальной терапии и купирования симптомов мочевой инфекции прием препарата клюквы был продолжен в течение трех месяцев. Период наблюдения составил 6 месяцев. Контрольный бактериологический анализ мочи проводился в сроки 1, 3 и 6 месяцев наблюдения.
Спустя месяц после начала терапии ни одна из пациенток не отмечала симптомов мочевой инфекции. Результаты бактериологического исследования не выявили значения концентрации возбудителя > 1000 КОЕ/мл ни в одном случае. Аналогичные результаты были получены спустя три месяца наблюдения. Спустя 6 месяцев в двух случаях были выявлены концентрации возбудителя > 1000 КОЕ/мл, однако симптомов мочевой инфекции не было отмечено ни в одном случае. За все время проведения исследования не отмечалось каких-либо побочных эффектов, что свидетельствует о высокой безопасности стандартизированного препарата клюквы Монурель и подтверждает результаты целого ряда проведенных ранее исследований по изучению профиля безопасности препаратов клюквы.
Информация о частоте и структуре побочных эффектов при применении препаратов клюквы была получена в клинических исследованиях, а также из описания отдельных случаев. Так, частота отказа от лечения клюквой у детей колебалась от 5% до 47% и была наибольшей при применении сока (из-за вкуса), наименьшей – при использовании таблеток (Монурель) [21]. Документально подтвержден один случай иммуноопосредованной тромбоцитопении у 68-летнего мужчины, который употреблял в пищу неизвестное количество клюквенного сока для облегчения симптомов дискомфорта вследствие установленного мочевого катетера за 10 дней до госпитализации [22]. Однако в большинстве случаев препараты хорошо переносятся и не вызывают серьезных побочных эффектов.
Что касается возможности приема препаратов клюквы во время беременности, в систематическом обзоре литературы не найдено прямых доказательств их безопасности или вреда для матери или плода [23]. В период лактации безопасность или вред клюквенного сока не изучены, поэтому данные препараты не следует назначать беременным и кормящим женщинам.
Есть данные о возможном влиянии клюквы и ее препаратов на риск развития нефролитиаза. В одном клиническом исследовании продемонстрировано, что клюквенный сок может повышать риск образования уратных камней, но при этом оказывает положительный эффект при лечении апатитного, брушитного и струвитного нефролитиаза [24]. Еще в одной работе клюквенный сок продемонстрировал антилитогенные свойства в отношении кальциево-оксалатного нефролитиаза [25]. Однако в другом исследовании клюквенный сок повышал риск кальциево-оксалатного и уратного нефролитиаза, но снижал риск развития брушитного нефролитиаза [26]. Существуют данные клинического исследования, в котором также было выявлено, что концентрат клюквы может повышать риск образования оксалатных камней [27]. Результаты представленных выше исследований свидетельствуют о хорошем профиле безопасности препаратов клюквы, что позволяет говорить о возможности их широкого применения для профилактики мочевой инфекции.
Заключение
Анализ проведенных клинических рандомизированных контролируемых исследований, а также собственный опыт применения стандартизированного препарата клюквы Монурель позволяет говорить об эффективном профилактическом действии препаратов клюквы в отношении мочевой инфекции (содержание проантоцианидинов не менее 36 мг/сут).
Проантоцианидины группы А способны дозозависимо ингибировать адгезию патогенов на различных поверхностях за счет связывания и блокады бактериальных фимбрий I- и Р-типов, что позволяет ПАЦ селективно угнетать продукцию биопленок на поверхности уротелия.
В исследовании, проведенном на базе МГМСУ, не было выявлено побочных эффектов на фоне приема стандартизированного препарата клюквы Монурель, что подтверждает результаты других исследований по изучению профиля безопасности препаратов клюквы.
Источник